2. 湖北省荆州市洪湖市人民医院重症医学科,湖北 荆州 433200
2. Department of Critical Care Medicine, Honghu People's Hospital of Jingzhou City, Jingzhou 433200, China
2020年3月11日,由于COVID-19全球病例不断增加,世界卫生组织宣布SARS-CoV-2爆发为大流行[1]。截至2020年4月17日,全球确诊的COVID-19患者人数突破220万,其中重症患者占4%,210个国家和地区的病死率为6.9%[2]。随着COVID-19在世界各地蔓延,ICU是重症肺炎的主要救助科室之一[3]。
前期大量研究仅描述了COVID-19患者的流行病学表现[4]、临床特征、结局[5-6]及死亡危险因素[7]。但关于重症患者的数据报道则相对较少。中国武汉、美国华盛顿和西雅图相继报道了重症COVID-19的病例系列研究[8-10]。来自中国武汉的2个回顾性研究描述了COVID-19重症患者的临床历程及结局[11-12],意大利最近发表的1项回顾性研究表征了COVID-19 ICU住院患者的基线特征[13]。目前的研究表明ICU中SARS-CoV-2肺炎患者的死亡率很高,给医院的重症监护资源造成极大的压力[11, 13]。我们仍需要更多数据对COVID-19 ICU住院患者进行更好的观察和总结,这对于指导ICU住院患者的治疗及重症监护资源的合理分配至关重要。
本研究介绍了2020年1月19日~3月8日期间入住洪湖市人民医院ICU的所有确诊COVID-19的患者的详细信息,旨在描述洪湖市人民医院成年重症COVID-19患者的人口学特征、生存状况和临床结局,并探讨COVID-19 ICU住院患者院内死亡的危险因素。
1 资料和方法 1.1 研究设计本研究在湖北省荆州市洪湖市人民医院ICU进行,该医院是治疗COVID-19肺炎患者的指定医院。依据WHO临时指南[14]纳入2020年1月19日~3月8日期间确诊为COVID-19的20名成人患者(≥18岁)。SARS-CoV-2感染的实验室确认由当地卫生部门进行。
1.2 数据采集使用标准化的数据收集表从电子病历中获取人口学、临床表现及体征、实验室指标、治疗措施和临床结局等数据,该数据表是WHO/国际严重急性呼吸道和新兴感染协会病例记录表的修订版。流行病学数据通过与相关的医疗服务提供者及其家人直接沟通获得。
记录的数据具体包括:年龄、性别、体质量、基础疾病(慢性阻塞性肺疾病、慢性肾病、心血管疾病、高血压、糖尿病、脑血管疾病、慢性肝病和肿瘤)、从发病到入院的症状(发热、咳嗽、呼吸困难、乏力或肌痛、腹泻)、入ICU时的生命体征(心率、呼吸频率、氧饱和度、格拉斯哥昏迷评分(GCS)、入院时的实验室检查(血常规、凝血功能、肝肾功能、心肌酶谱、心房钠尿肽(BNP)、感染指标等)、持续肾脏替代治疗(CRRT)、吸氧、无创机械通气(NIV)、有创机械通气(IMV))、并发症:急性呼吸窘迫综合征(ARDS)、急性心脏损伤、休克)及住院时间(ICU住院时间、总住院时间)等。
所有数据均由2名医生(陆嘉茵和何劲)提取,第3名研究人员(曾振华)裁定2人在数据解释上的任何差异。
1.3 研究定义根据WHO的临时指南[14],SARS-Cov-2的实验室确诊定义为鼻拭子和咽拭子实时逆转录酶-聚合酶链反应测定的阳性结果。重症患者定义为需要机械通气或吸入氧浓度(FiO2)至少为60%的入住ICU的患者[15-16]。发热定义为腋温≥37.3 ℃。休克是根据WHO对新型冠状病毒的临时指导[14]定义的。根据《柏林定义》[17]诊断为ARDS。如果心脏标志物(例如高敏肌钙蛋白I)的血清水平高于第99个百分位数参考上限,或者心电图和超声心动图显示新的异常,则诊断为心脏损伤[18]。
1.4 统计学分析本研究的目的是报告研究期间ICU住院的COVID-19患者的临床特征和结局,因此病未事先进行样本量计算,研究期间接受治疗的所有ICU患者均纳入研究。连续变量结果表示为具有95%CI的均值和标准差。分类变量结果表示为具有95%CI的患者人数(百分比)。在合适情况下,分别使用t检验、χ2检验来比较生存组和死亡组之间的差异。使用单因素Logistic分析探讨与院内死亡相关的危险因素。如果事件的数量太少而无法计算比值比或者变量间存在共线性,则将该变量从单因素Logistic分析中排除。P < 0.05为差异具有统计学意义,除非另有说明。
2 结果 2.1 人口学、临床特征及实验室数据在2020年1月19日~3月8日期间,有20名确诊COVID-19的重症患者入住洪湖市人民医院ICU。截至2020年3月8日,10名患者在ICU住院期间死亡(以下称为“死亡组”),10名患者康复出院(以下称为“生存组”)。患者的年龄为70±12岁(范围为35~85岁);其中40%为男性(表 1)。入院前症状的平均持续时间为11±9 d。入院时最常见的症状是咳嗽,19名ICU住院患者均出现咳嗽。其他常见的症状还包括乏力或肌痛(18例,90%)、发热(17例,85%)和呼吸困难(16例,80%)。超过50%(11例,55%)患者有基础疾病,其中高血压最常见(11例,55%),其次是心血管疾病(4例,20%)和糖尿病(3例,15%)。6名(30%)患者患有1种以上的基础疾病。
| 表 1 患者的人口学、临床特征及实验室指标 Tab.1 Demographics, clinical characteristics and laboratory indicators of the patients |
入院时有11名(55%,表 1)患者发生淋巴细胞减少症(淋巴细胞计数 < 0· 8×10^9 /L),其中8名患者最终死亡(P=0.07)。所有患者入院时D-二聚体升高,为6.91±11.17 mg/mL,15名(75%)患者D-二聚体 > 1 mg/mL。50%(10例)的患者尿素氮 > 7.1 μmol/L。绝大部分患者入院时乳酸脱氢酶(LDH,17例,85%)及BNP(15,75%)升高,分别为539.15±455.85 U/L和5696.53±8832.56 pg/mL。所有患者C反应蛋白(CRP)均升高,为101.46±65.60 mg/L。85%的患者(17例)降钙素原(ProCT)高,为0.31±0.42 ng/mL,其中8名(40%)患者0.1≤ProCT < 0.25 ng/mL,7名(35%)患者0.25≤ProCT < 0.5 ng/mL。
2.2 ICU治疗及临床结局从入院到出院的时间(总住院时间)为21±12 d,ICU住院时间为15±11 d(表 2)。大部分患者均需要吸氧(19例,95%)。14人(70%)需要NIV支持,死亡组10名患者全部接受了NIV治疗,其中6人(30%)进一步接受了IMV治疗。接受IMV治疗的6名患者因多器官功能障碍同时也接受了CRRT。急性心脏损伤是最常见的并发症(19例,95%),其次是休克(12例,60%)、ARDS(12例,60%)、气胸(2例,10%)。10名死亡患者全部并发休克、ARDS,死亡组并发休克和ARDS的概率均显著高于生存组(100% vs20%,P=0.001;100% vs20%,P=0.001)。
| 表 2 患者接受的治疗、并发症与临床结局 Tab.2 Treatments, complications and clinical outcomes of the patients |
50%的患者(10例)在入住ICU后第2~19天之间死亡,图 1展示了每位患者的临床历程及结局。相较于死亡患者,生存患者的平均体质量更低(61.70 ± 2.36 vs68.60±7.15 kg,P=0.01),GCS评分更高(14.69±0.70 vs 12.70±2.45,P=0.03)。单因素Logistic分析发现,体质量较重(OR=1.39,95%CI:1.01~1.93)、淋巴细胞计数减少(OR=0.11,95% CI:0.01~0.84)与ICU中COVID-19患者的死亡相关(表 3)。
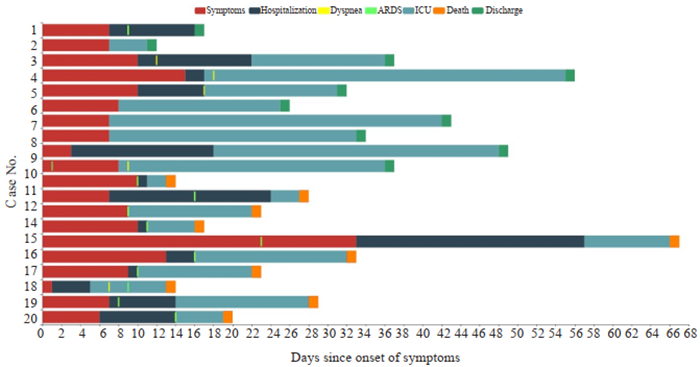
|
图 1 20名COVID-19 ICU住院患者的临床历程和结局 Fig.1 Clinical course and outcomes of 20 ICU inpatients with COVID-19. |
| 表 3 单因素logistic分析住院死亡危险因素 Tab.3 Univariate logistic analysis of risk factors associated with in-hospital death |
从患者入院开始追踪主要的实验室标志物(图 2)。死亡组的白细胞计数呈不断上涨的趋势,其均值在入院后第4~6天开始高于生存组。生存组的基线淋巴细胞计数明显高于死亡组;在幸存者中,在住院后第1~3天淋巴细胞计数最低,在住院期间有所改善,而在死亡组中观察到持续的淋巴细胞减少。生存组的D-二聚体明显低于死亡组,并在入院后第9~11天开始呈现下降趋势。生存组中的CRP在入院后呈大幅下降趋势,而死亡组的CRP则随病情加重而上升。死亡组的肌酐、尿素氮均明显高于生存组,尿量在入院第4~6天后开始持续下降。
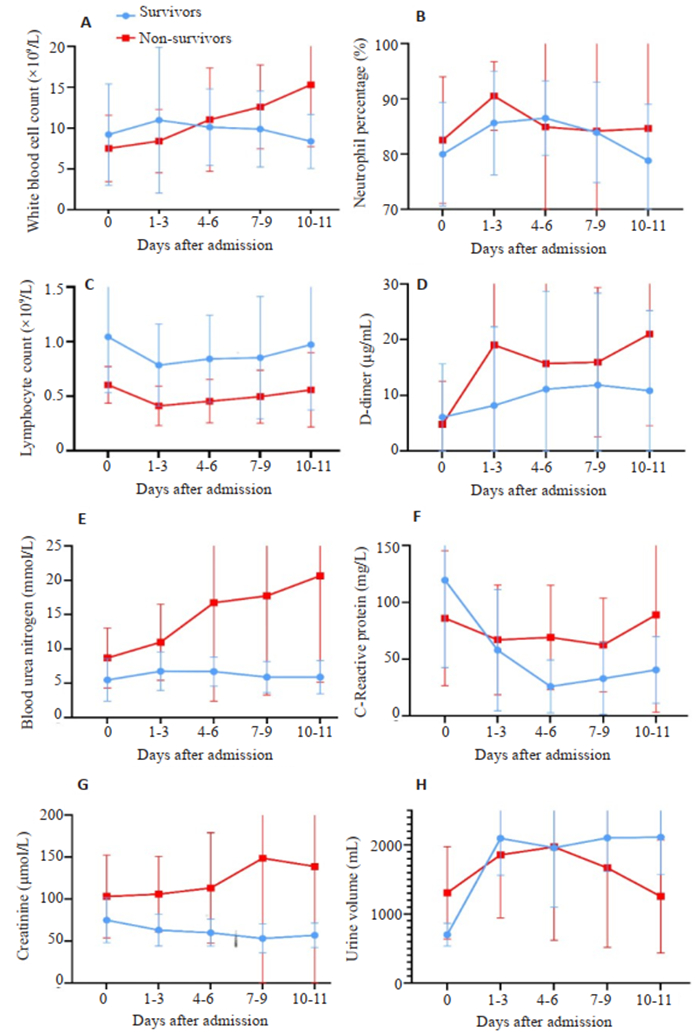
|
图 2 COVID-19 ICU住院患者从入院起实验室标志物随时间的变化 Fig.2 Temporal changes in laboratory markers from admission in the patients. The diagraphs show the changes of leukocyte count (A), neutrophil percentage (B), lymphocyte count (C), d- dimer (D), urea nitrogen (E), c-reactive protein (F), serum creatinine (G), and urine volume (H) in 20 patients with length of stay. The blue line represents the survival group and the red line the death group. |
本研究报告了20名确诊COVID-19的重症患者,28 d内有9名(45%)重症患者死亡。与之前的研究报道的结果相似,患有COVID-19的危重患者年龄更大[6, 19]。既往研究报道重症COVID-19患者最常见的症状是非特异性的,包括发热、咳嗽、疲劳和呼吸困难[4-6, 9, 11, 19]。与之相似,本研究患者入院时咳嗽、乏力或肌痛、发热和呼吸困难的发生率分别为95%(19例)、90%(18例)、85%(17例)和80%(16例)。本研究患者入院前症状的平均持续时间为11±9 d,与之前研究[5, 7-8, 11]报道的7~12 d从出现症状到入住ICU的中位时间相似。本中心超过50%(11例,55%)患者有基础疾病,与武汉[6]报告的数据46.4%(64例)相似,低于意大利伦巴第大区ICU报告的68%[13],但远高于其他报告[5, 19]。与之前的报告[6, 19]类似,高血压是最常见的合并症,其次是心血管疾病、糖尿病等。这需要后续更多的数据对于高血压人群的观察和高危因素的评估。
在实验室指标方面,本中心有11名(55%)患者入院时发生淋巴细胞减少症,且主要发生在死亡组患者中(8名)。淋巴细胞计数减少与ICU中COVID-19患者的死亡相关(表 3)。这与武汉的一项回顾性研究[20]的单因素分析的结果相符。既往SARS和中东呼吸综合征的研究中也发现淋巴细胞的减少。研究证实淋巴细胞减少症是SARS的最早改变之一,也是SARS的可靠预后指标[21]。另外,研究表明MERS冠状病毒可通过凋亡途径的激活诱导T细胞凋亡[22]。在几项先前针对感染SARS-CoV-2的普通患者的研究中,只有35%[4]和40%[7]的患者患有轻度淋巴细胞减少症,而在武汉重症SARS-CoV-2感染患者队列中超过70%[12]和80%[11]的患者中发生了淋巴细胞减少症,提示淋巴细胞减少症可能反映了SARS-CoV-2感染的严重程度。
本中心绝大部分重症患者入院时LDH(17例,85%)升高,略高于武汉几项早期研究发现的76%[4]和67%[7]普通患者LDH升高的结果。本研究所有患者入院时D-二聚体升高,其中15名(75%)患者D-二聚体 > 1 mg/mL。而在普通COVID-19患者的研究中[4]仅有36%发生了D-二聚体的升高。另一项武汉早期的研究也表明ICU患者入院时D-二聚体水平(中位D-二聚体水平为2.4 mg/L)比非ICU患者(中位D-二聚体水平0.5 mg/L)高。研究也发现d-二聚体 > 1 mg/L与患者死亡率增加相关[7]。本研究未观察到D-二聚体方面的生存差异,这可能与我们的样本量过小相关。本研究所有患者CRP均升高,为101.46±65.60 mg/L,高于普通患者中的CRP均值:51.4±41.8 mg/L[4],CRP升高的几率(100%)也高于普通患者研究中的60.7%[19]和86%[4]。与之相似,ProCT升高(85%,17例)的概率也远高于普通患者研究中发现的6%~30%的概率[4, 7, 19]。提示继发细菌感染可能是重症患者的并发症,不容忽视。
机械通气是COVID-19危重患者的主要支持治疗。本研究仅6人(30%)进一步接受了IMV治疗,远低于最近报告的其他ICU患者:88%(意大利伦巴第大区)[13]、71%(美国华盛顿州)[9]、47%(武汉)[6]、42%(武汉)[11]和30%(武汉)[5]。无创通气的使用频率更高,本研究接受NIV的患者占70%,其他ICU研究无创通气的使用率分别为19%(美国华盛顿州)[9]、42%(武汉)[6]、56%(武汉)[11]和62%(武汉)[5]。ARDS导致的急性低氧血症性呼吸衰竭是最常见的并发症(60%~70%入住ICU的患者),其次是休克(30%)、心肌功能障碍(20%~30%)和急性肾损伤(10%~30%)[5, 6, 9-11]。本研究中,急性心脏损伤最常见(19例,95%),其次是ARDS(12例,60%)、休克(12例,60%)、气胸(2例,10%)。武汉的一个普通COVID-19患者的研究[23]报告称其队列中53%的患者死于呼吸衰竭,7%死于休克(可能是由暴发性心肌炎引起),33%患者死亡与两者均相关。而本研究10名死亡患者全部并发休克、ARDS,死亡组并发休克和ARDS的概率均远高于生存组。由于样本量的限制,本研究未能对并发ARDS或者休克与患者的死亡进行logistic回归分析,我们推测并发ARDS与休克可能与COVID-19患者的死亡相关。
由于样本量的限制及实验室数据的缺乏,本研究仅发现体质量较重、淋巴细胞计数减少与ICU中COVID-19患者的死亡几率增加相关。未能观察到之前的研究[7, 19, 23-26]报道的年龄、性别、基础疾病、D-二聚体、SOFA评分等在生存和死亡组中的差异。
本研究较多局限。首先,研究在单中心进行且受随访时间限制,仅纳入20名重症患者。较小的样本量可能降低统计分析的可靠性。其次,缺少患者住院过程中的详细治疗信息,例如机械通气参数、血气、患者用药、影像学检查、其他支持治疗等。最后,这是一项回顾性研究,未能对所有患者进行充分的实验室检查,包括白介素6、血清铁蛋白等,导致无法评估它们在预测院内死亡中的作用。这项研究中的数据可以对ICU住院的COVID-19患者的临床病程和结局提供更多的参考。但仍然需要更大样本量的前瞻性多中心研究来进一步阐明重症COVID-19患者的院内死亡相关因素。
综上所述,患有COVID-19的危重患者年龄较高。体质量较重、淋巴细胞计数减少可能是ICU中COVID-19患者死亡的潜在危险因素。
| [1] |
WHO Director-General's opening remarks at the media briefing on COVID-19: 20 March 2020[Z].2020.https://www.who.int/dg/speeches/detail/who-director-general-s-opening-remarks-at-the-media-briefing-on-covid-1920-march-2020
|
| [2] |
Worldometer.COVID-19 coronavirus pandemic[Z].2020.https://www.worldometers.info/coronavirus/.
|
| [3] |
Phua J, Weng L, Ling L, et al. Intensive care management of coronavirus disease 2019(COVID-19):challenges and recommendations[J]. Lancet Respir Med, 2020, 8(5): 506-17. DOI:10.1016/S2213-2600(20)30161-2 |
| [4] |
Chen NS, Zhou M, Dong X, et al. Epidemiological and clinical characteristics of 99 cases of 2019 novel coronavirus pneumonia in Wuhan, China:a descriptive study[J]. Lancet, 2020, 395(10223): 507-13. DOI:10.1016/S0140-6736(20)30211-7 |
| [5] |
Huang CL, Wang YM, Li XW, et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China[J]. Lancet, 2020, 395(10223): 497-506. DOI:10.1016/S0140-6736(20)30183-5 |
| [6] |
Wang DW, Hu B, Hu C, et al. Clinical characteristics of 138 hospitalized patients with 2019 novel coronavirus-infected pneumonia in Wuhan, China[J]. JAMA, 2020. DOI:10.1001/jama.2020.1585 |
| [7] |
Zhou F, Yu T, Du RH, et al. Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China:a retrospective cohort study[J]. Lancet, 2020, 395(10229): 1054-62. DOI:10.1016/S0140-6736(20)30566-3 |
| [8] |
Cao JL, Hu XR, Cheng WL, et al. Clinical features and short-term outcomes of 18 patients with Corona virus disease 2019 in intensive care unit[J]. Intensive Care Med, 2020, 46(5): 851-3. DOI:10.1007/s00134-020-05987-7 |
| [9] |
Arentz M, Yim E, Klaff L, et al. Characteristics and outcomes of 21 critically ill patients with COVID-19 in Washington state[J]. JAMA, 2020. DOI:10.1001/jama.2020.4326 |
| [10] |
Bhatraju PK, Ghassemieh BJ, Nichols M, et al. Covid-19 in critically ill patients in the Seattle region-case series[J]. N Engl J Med, 2020, 382(21): 2012-22. DOI:10.1056/NEJMoa2004500 |
| [11] |
Yang XB, Yu Y, Xu JQ, et al. Clinical course and outcomes of critically ill patients with SARS-CoV-2 pneumonia in Wuhan, China:a single-centered, retrospective, observational study[J]. Lancet Respir Med, 2020, 8(5): 475-81. DOI:10.1016/S2213-2600(20)30079-5 |
| [12] |
Wang Y, Lu XF, Chen H, et al. Clinical course and outcomes of 344 intensive care patients with COVID-19[J]. Am J Respir Crit Care Med, 2020. DOI:10.1164/rccm.202003-0736LE |
| [13] |
Grasselli G, Zangrillo A, Zanella A, et al. Baseline characteristics and outcomes of 1591 patients infected with SARS-CoV-2 admitted to ICUs of the Lombardy region, Italy[J]. JAMA, 2020. DOI:10.1001/jama.2020.5394 |
| [14] |
Clinical management of severe acute respiratory infection (SARI) when COVID-19 disease is suspected: interim guidance, 13 March 2020[Z].
|
| [15] |
Domínguez-Cherit G, Lapinsky SE, Macias AE, et al. Critically Ill patients with 2009 influenza A (H1N1) in Mexico[J]. JAMA, 2009, 302(17): 1880-7. DOI:10.1001/jama.2009.1536 |
| [16] |
Kumar A, Zarychanski R, Pinto R, et al. Critically ill patients with 2009 influenza A (H1N1) infection in Canada[J]. JAMA, 2009, 302(17): 1872-9. DOI:10.1001/jama.2009.1496 |
| [17] |
ARDS Definition Task Force, Ranieri VM, Rubenfeld GD, et al. Acute respiratory distress syndrome:the Berlin Definition[J]. JAMA, 2012, 307(23): 2526-33. |
| [18] |
Gao C, Wang YM, Gu XY, et al. Association between cardiac injury and mortality in hospitalized patients infected with avian influenza A (H7N9) virus[J]. Crit Care Med, 2020, 48(4): 451-8. DOI:10.1097/CCM.0000000000004207 |
| [19] |
Guan WJ, Ni ZY, Hu Y, et al. Clinical characteristics of coronavirus disease 2019 in China[J]. N Engl J Med, 2020, 382(18): 1708-20. DOI:10.1056/NEJMoa2002032 |
| [20] |
Zhou F, Yu T, Du RH, et al. Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China:a retrospective cohort study[J]. Lancet, 2020, 395(10229): 1054-62. DOI:10.1016/S0140-6736(20)30566-3 |
| [21] |
Gu J, Gong EC, Zhang B, et al. Multiple organ infection and the pathogenesis of SARS[J]. J Exp Med, 2005, 202(3): 415-24. DOI:10.1084/jem.20050828 |
| [22] |
Chu H, Zhou J, Wong BH, et al. Middle east respiratory syndrome coronavirus efficiently infects human primary T lymphocytes and activates the extrinsic and intrinsic apoptosis pathways[J]. J Infect Dis, 2016, 213(6): 904-14. DOI:10.1093/infdis/jiv380 |
| [23] |
Ruan QR, Yang K, Wang WX, et al. Clinical predictors of mortality due to COVID-19 based on an analysis of data of 150 patients from Wuhan, China[J]. Intensive Care Med, 2020, 46(5): 846-8. DOI:10.1007/s00134-020-05991-x |
| [24] |
Wu ZY, McGoogan JM. Characteristics of and important lessons from the coronavirus disease 2019(COVID-19) outbreak in China:summary of a report of 72314 cases from the Chinese center for disease control and prevention[J]. JAMA, 2020. DOI:10.1001/jama.2020.2648 |
| [25] |
Xie JF, Tong ZH, Guan XD, et al. Critical care crisis and some recommendations during the COVID-19 epidemic in China[J]. Intensive Care Med, 2020, 46(5): 837-40. DOI:10.1007/s00134-020-05979-7 |
| [26] |
Wu CM, Chen XY, Cai YP, et al. Risk factors associated with acute respiratory distress syndrome and death in patients with coronavirus disease 2019 pneumonia in Wuhan, China[J]. JAMA Intern Med, 2020. DOI:10.1001/jamainternmed.2020.0994 |
 2020, Vol. 40
2020, Vol. 40

