2. 南方医科大学南方医院脊柱骨科,广东 广州 510515
2. Department of Orthopedics and Spinal Surgery, Nanfang Hospital, Southern Medical University, Guangzhou 510515, China
随着社会人口老龄化的加快,退行性腰椎侧凸(DLS)发病率有明显上升趋势,主要见于40~50岁以上的中老年人,并随着年龄的增长发病率逐渐增加[1],临床主要表现为腰背疼痛、下肢神经压迫症状及间歇性跛行等诸多临床症状,严重影响患者的生活质量。目前普遍认为DLS主要是由椎间盘与腰椎小关节等不对称性退变引起的[2-3],椎体侧方移位、旋转及半脱位,形成冠状面Cobb角>10°的脊柱畸形,顶点通常位于腰3/4、腰2/3椎间隙[3]。Murata等[4]认为椎间盘退变可能是引起DLS的始动因素;Fujiwara等[5]认为小关节退变引起受力不对称时可使椎间盘突出、退变和滑脱的危险性增加。已知同为“三关节复合体”的腰椎小关节在DLS中会发生不对称性退变,但是其具体改变情况及对侧凸的影响目前尚无统一定论。因此,对腰椎小关节的研究在揭示DLS的发生发展机制显得尤为重要。
我们通过前期的研究,即单侧横突拉簧加压建立兔脊柱侧凸模型[6],来模拟人体腰椎受力状态下,椎间盘退变和小关节退变,观察在DLS发生发展过程中,腰椎小关节退变的病理变化特点,探讨腰椎小关节不对称性退变在退行性腰椎侧凸发生发展过程中的作用。
1 方法 1.1 实验动物及分组6月龄普通级健康新西兰白兔36只(由南方医科大学南方医院实验动物中心提供,许可证号:SCXK粤2006-0015),雌雄各半,体质量2.5±0.4 kg,分笼饲养,采用区组随机化分组分为3组:椎间盘退变组(A组),小关节退变组(B组),椎间盘及小关节退变组(C组),12只/组。实验方案经南方医科大学实验动物伦理委员会审查批准,实验过程按《实验动物福利伦理审查指南》实施,按照南方医科大学实验动物管理和使用委员会的规定对待所有在这个方案里使用的动物。
1.2 椎间盘、小关节退变动物模型建立3组动物分别用3%戊巴比妥钠(2.5 mg/kg)耳缘静脉麻醉成功后,经左侧腹膜后入路,暴露L3/4、L4/5、L5/ 6椎间盘,A组和C组动物在直视下用10 mL注射器配21 G穿刺针,无菌塑料套筒套住穿刺针,使其尖端保留5 mm长度,于纤维环外侧平行终板方向刺入,深度控制在5 mm,将注射器针筒抽至5 mL处维持5 s,抽吸髓核组织[7-8],而B组仅做椎间盘暴露的假手术。然后沿背部棘突做左侧后纵行切口,暴露左侧L3/4、L4/5、L5/6腰椎小关节,切除B组和C组小关节囊,造成小关节退变,而A组仅做暴露腰椎小关节囊的假手术。逐层缝合关闭切口,术后碘伏消毒切口,术中40万单位青霉素肌注,术后每只兔子每天肌注40万单位青霉素预防感染,连续1周。术后未发现动物肢体瘫痪或活动异常。1周后伤口拆线。
1.3 拉簧的设计与制作根据前期实验测量兔腰椎各骨性参数订制拉簧[7-8],腰椎横突根部至上关节突基底下缘处距离为18~20 mm(6月龄),按照人腰椎小关节直立时承载体质量15%左右的载荷[9-10],将拉簧的拉力设计为300 g(拉到18.5 mm),采用316L不锈钢材料,线径0.5 mm,外径3.8 mm,初长度16.5 mm,初张力157.5 g。
1.4 单侧腰椎横突加载拉簧椎间盘、小关节退变模型术后6周,3组动物分别用3%戊巴比妥钠(2.5 mg/kg)耳缘静脉麻醉,沿背部棘突做左侧后纵行切口,充分暴露左侧L3/4、L4/5、L5/6三个节段横突根部及关节突下缘,在关节突基底部下缘用电动磨钻磨一深约2 mm骨槽,将预制的拉簧挂在上位横突根部和下位关节突基底部下缘[7-8],逐层缝合关闭切口。术中40万单位青霉素肌注, 术后每只兔子每天肌注40万单位青霉素预防感染,连续1周。动物分笼饲养,自由活动。术后2月进行X线检查均无脱钩、断钩现象,拉簧位置良好。
1.5 腰椎侧凸Cobb角的测量加载拉簧术后3月、6月,3组动物分别用3%戊巴比妥钠(2.5 mg/kg)耳缘静脉麻醉成功后,将头颈部、骶尾椎摆在预先划定的一条纵轴上,四肢用胶带固定塑料板上,分别拍正侧位片。在正位片上测量腰椎侧凸Cobb角,Cobb角测量时,首先确定侧凸中椎体倾斜度最大的两个椎体为上、下端椎,然后沿上端椎的椎体上缘和下端椎的椎体下缘划一条横线,最后对这两条横线做相应的垂线所成的夹角(图 1)。
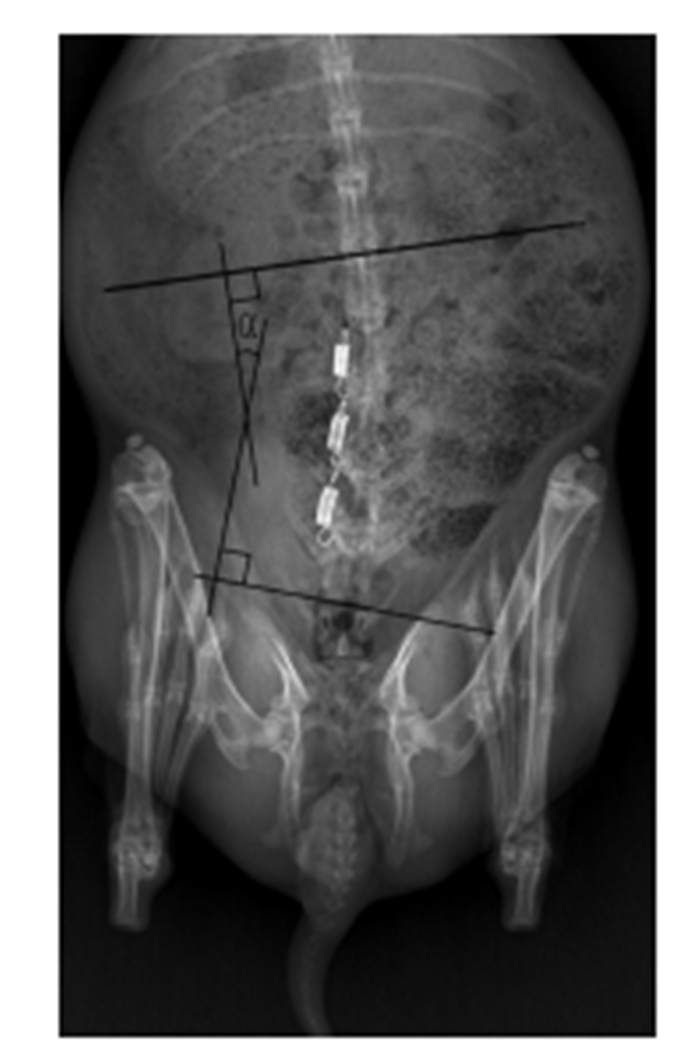
|
图 1 腰椎侧凸Cobb角的测量 Fig.1 Cobb angle measured on anteroposterior plain Xray film. |
术后6月拍片后取兔腰椎侧凸凹侧小关节软骨进行番红O-快绿(Safranin O-Fast green)染色观察软骨结构、基质着色情况,用Mankin软骨组织学-组织化学评分标准[11]判断软骨退变程度(1~5分为轻度退变,6~9分为中度退变,10~14分为重度退变)。得分最高的为该腰椎侧凸凹侧小关节软骨退变程度。
1.7 统计学分析采用SPSS13.0对测得的数据进行分析,计量数据采用均数±标准差表示,两组间的比较采用独立样本t检验,腰椎侧凸Cobb角多组间比较采用两因素析因设计资料的方差分析,多重比较用Bonferroni法。小关节软骨退变程度Mankin评分采用单因素方差分析,多重比较用LSD法。检查水准α=0.05。
2 结果 2.1 兔腰椎侧凸Cobb角的测量结果分组与时间不存在交互效应(F=1.726,P=0.186)。3组腰椎侧凸Cobb角有显著差异(F=24.865,P=0.000)。组内比较,各组6月时腰椎侧凸Cobb角较3月时显著增大(P < 0.05);同一时间段不同组间比较,椎间盘及小关节退变组(C组)较A组和B组腰椎侧凸Cobb角更大(P < 0.05),但同一时间点A组、B组组间比较,腰椎侧凸Cobb角无显著性差异(P>0.05,表 1)。
| 表 1 腰椎侧凸Cobb角及小关节软骨退变程度Mankin评分 Tab.1 Cobb angle and Mankin score in each group after the operation (Mean±SD, n=12) |
采用单因素方差分析,各组间小关节软骨退变程度Mankin评分有显著性差异(F=22.009,P=0.000),C组较A组和B组小关节软骨退变严重(P均 < 0.05),B组较A组小关节软骨退变严重(P < 0.05)。A组软骨细胞簇集,散在的细胞增生,出现双重潮线,细胞周围基质多(图 2A)。B组软骨陷窝内出现空泡现象,软骨出现裂隙,表面不平整,潮线断裂,基质染色不均匀(图 2B)。C组软骨明显变薄,细胞数减少,细胞外形不规则,深层细胞排列紊乱,基质番红O染色变浅甚至失染(图 2C)。
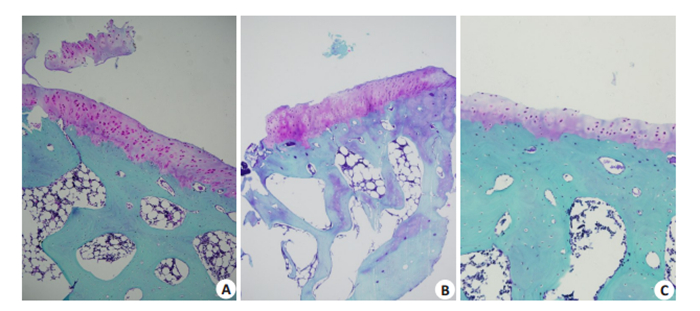
|
图 2 各组间小关节软骨退变程度 Fig.2 Comparison of the severity of articular cartilage degeneration among the 3 groups (Safranin O-Fast green staining, × 200). Diffuse hypercellularity, incomplete tidemark, and slightly reduced intensity of Safranin- O staining are seen in Group A (A). Clefts to the radial zone and a moderate reduction of Safranin- O staining intensity occurs in Group B (B). Clefts to the calcified zone, complete disorganization, and a severe reduction of Safranin-O staining intensity are observed in Group C (C). |
每一个腰椎节段都是由前方的椎间盘和后方成对的腰椎小关节组成,构成生物力学性能稳定的“三关节复合体”。当其中任何一个结构退变都会通过影响整个腰椎节段生物力学的改变而引起其它两个结构形态和功能的改变[12]。
腰椎小关节对维持腰椎的稳定性有重要作用,可以避免椎间盘受到过度的剪切力和旋转力[13-15]。偏向矢状面的小关节主要是限制腰椎的旋转运动,但是可以让腰椎有更大的屈伸运动范围;而偏向冠状位的小关节主要是限制椎体受到剪切力。以往的研究[16-17]认为小关节偏向矢状位时发生退行性腰椎滑脱的危险性增加。小关节方向矢状化与小关节退变程度高度相关[18],偏向矢状化的小关节受到的应力会增加,容易发生退变,小关节退行性病变是退行性脊柱侧凸发生发展的一个危险因素[19]。我们前期通过临床研究[20]发现小关节不对称与小关节的退变程度呈正相关,小关节不对称是小关节骨性关节炎重塑的结果。我们又通过动物实验,建立了兔腰椎横突加压模型,给予小关节加压,证实了拉簧所施加的高应力可导致腰椎小关节退变,而且作用时间越长,小关节退变越严重[7]。
Murata等[4]认为腰椎间盘退变可能是引起退行性腰椎侧凸的始动因素,不对称的负荷作用于脊柱功能单位的早期,由于椎间盘有蠕变特性,椎间盘是最早通过自身形变来适应这种不对称负荷,不对称的载荷减少凸侧椎间盘应力的同时増加了凹侧椎间盘的压缩应力,导致椎间盘进一步变形来调节腰椎承受不对称载荷的能力,反复加重了侧凸的进展,最终形成一种恶性循环。一般认为退行性腰椎侧凸的发病机制中,椎间盘的退变通常发生在小关节退变之前,因为椎间盘高度不对称性的改变并失去正常的生理机制的时候,韧带和关节囊就会变得松弛,三关节复合体稳定性就差,腰椎后部承受的负荷就会明显增加,最终引起腰椎小关节发生退变,并产生退行性小关节炎[21]。Swanepoel等[22]通过组织学研究发现小关节破坏的严重程度与椎间盘退变的程度没有明确的关系,由此他认为出椎间盘退变不是引起小关节退变的始动因素。我们在本研究中发现在一侧腰椎同样加载应力情况下,椎间盘及小关节退变组(C组)较椎间盘退变组(A组)和小关节退变组(B组)的Cobb角大,A组和B组的Cobb角无显著差异。并且发现C组较A组和B组小关节软骨退变严重,B组较A组小关节软骨退变严重。因此,我们推测椎间盘退变组和小关节退变组是一个相互影响的过程。
一般认为凹侧承受的力较大,同时这种不对称的受力会导致脊柱不对称性的退变以及畸形的形成。Kita [23]在组织学和超微结构的水平上来研究退行性腰椎侧凸和腰椎小关节退变之间的病理机制,发现在腰椎凹侧的关节软骨比在凸侧的关节软骨退变更加严重,并且在凹侧关节表面不平及细胞数目异常减少。De Vries [24]研究表明在退行性腰椎侧凸中凹侧小关节受力相对较大,并且会导致侧凸的进一步发展。Yasuda等[25]通过影像学研究表明在凹侧的小关节更容易发生关节脱位,或是半脱位以及侧方移位,而这加剧了腰椎的不稳。王亮[26]通过生物力学研究发现:在生理载荷下,轻度侧凸的退变性腰椎凸侧的关节突承受的载荷较大;在中度和重度侧凸的腰椎中,凹侧的关节突关节承受的载荷较大。Aebi [3]也认为当Cobb角超过一定限度后,凹侧小关节应力会明显增加,加速退行性腰椎侧凸的进展。我们在研究中也发现三组动物凹侧的小关节退变较凸侧的严重,且凹侧小关节退变越严重,腰椎侧凸的Cobb角越大,同样承载异常应力情况下,小关节退变组(B组和C组)较未退变组(A组)的Cobb角更大,同时有椎间盘退变及小关节退变(C组)较单纯小关节退变(B组)的Cobb角更大。
本研究通过切除一侧腰椎小关节关节囊,建立小关节退变模型,通过加载拉簧模拟小关节退变后受到持续稳定的应力作用发生退变性侧凸,异常受力时间越长,Cobb角越大。小关节两侧不对称的退变引起腰椎节段受力不对称,这种不对称的腰椎受力又反过来引起椎间盘和小关节不对称的退变。
综上所述,腰椎小关节退变是退行性腰椎侧凸发生发展的重要因素,退行性腰椎侧凸不是单一因素的结果,主要是由腰椎间盘退变和小关节退变相互作用的结果。随着年龄的增长,长期异常应力等综合因素,椎间盘、腰椎小关节不同程度的退变均可能引起脊柱相应节段的受力不对称,腰椎发生侧凸又会引起椎间盘、小关节退变和受力的不对称,如此形成恶性循环,加重腰椎侧凸不对称的受力以及侧凸的进展。
| [1] |
Benjamin VA, Mullender MG, Pluymakers WJ, et al. Spinal decompensation in degenerative lumbar scoliosis[J]. Eur Spine J, 2010, 19(9): 1540-4. DOI:10.1007/s00586-010-1368-z |
| [2] |
Daffner SD, Vaccaro AR. Adult degenerative lumbar scoliosis[J]. Am J Orthop, 2003, 32(2): 77-82. |
| [3] |
Aebi M. The adult scoliosis[J]. Eur Spine J, 2005, 14(10): 925-48. DOI:10.1007/s00586-005-1053-9 |
| [4] |
Murata Y, Takahashi K, Hanaoka E, et al. Changes in scoliotic curvature and lordotic angle during the early phase of degenerative lumbar scoliosis[J]. Spine (Phila Pa 1976), 2002, 27(20): 2268-73. DOI:10.1097/00007632-200210150-00016 |
| [5] |
Fujiwara A, Tamai K, An HS, et al. The relationship between disc degeneration, facet joint osteoarthritis, and stability of the degenerative lumbar spine[J]. J Spinal Disord, 2000, 13(5): 444-50. DOI:10.1097/00002517-200010000-00013 |
| [6] |
李伦超, 刘湘, 朱青安, 等. 单侧横突拉簧加压建立兔脊柱侧凸模型[J]. 南方医科大学学报, 2015, 35(4): 594-7. DOI:10.3969/j.issn.1673-4254.2015.04.027 |
| [7] |
张继业, 王吉兴, 张斌, 等. 高应力导致兔腰椎小关节骨性关节炎的实验研究[J]. 中国脊柱脊髓杂志, 2011, 21(10): 853-9. DOI:10.3969/j.issn.1004-406X.2011.10.14 |
| [8] |
张继业, 王吉兴, 王新, 等. 高应力与腰椎小关节方向变化关系的实验研究[J]. 中国脊柱脊髓杂志, 2013, 23(7): 648-53. DOI:10.3969/j.issn.1004-406X.2013.07.14 |
| [9] |
肖进, 原林, 赵卫东, 等. 身体姿势对腰椎小关节受力的影响[J]. 中国临床解剖学杂志, 2003, 21(1): 87-9. DOI:10.3969/j.issn.1001-165X.2003.01.029 |
| [10] |
Adams MA, Hutton WC. The effect of posture on the role of the apophysial joints in resisting intervertebral compressive forces[J]. J Bone Joint Surg Br, 1980, 62(3): 358-62. |
| [11] |
Mankin HJ, Dorfman H, Lippiello L, et al. Biochemical and metabolic abnormalities in articular cartilage from osteo-arthritic human hips. Ⅱ. Correlation of morphology with biochemical and metabolic data[J]. J Bone Joint Surg, 1971, 53(3): 523-37. DOI:10.2106/00004623-197153030-00009 |
| [12] |
Varlotta GP, Lefkowitz TR, Schweitzer MA, et al. The lumbar facet joint: a review of current knowledge: part 1: anatomy, biomechanics, and grading[J]. Skeletal Radiol, 2011, 40(1): 13-23. DOI:10.1007/s00256-010-0983-4 |
| [13] |
Sharma M, Na LA, Rodriguez J. Role of ligments and facets in lumbar spinal stability[J]. Spine (Phila Pa 1976), 1995, 20(8): 887-900. DOI:10.1097/00007632-199504150-00003 |
| [14] |
Adams MA, Bogduk N, Burton K, et al. The biomechanics of back pain[M]. 2006: 147-76.
|
| [15] |
Adams MA. Biomechanics of back pain[J]. Journal of the British Medical Acupuncture Society, 2004, 22(4): 178-88. DOI:10.1136/aim.22.4.178 |
| [16] |
Boden SD, Riew KD, Yamaguchi K, et al. Orientation of the lumbar facet joints: association with degenerative disc disease[J]. J Bone Joint Surg Am, 1996, 78(3): 403-11. DOI:10.2106/00004623-199603000-00012 |
| [17] |
Dai LY. Orientation and tropism of lumbar facet joints in degenerative spondylolisthesis[J]. Int Orthop, 2001, 25(1): 40-2. |
| [18] |
杨贤玉, 王吉兴. 腰椎关节突关节的方向和退变程度对退行性腰椎滑脱的影响[J]. 中国脊柱脊髓杂志, 2009, 19(1): 52-5. DOI:10.3969/j.issn.1004-406X.2009.01.012 |
| [19] |
Wang JX, Yang XY. Age-Related changes in the orientation of lumbar facet joints[J]. Spine (Phila Pa 1976), 2009, 34(17): E596-8. DOI:10.1097/BRS.0b013e3181abbf1e |
| [20] |
张继业, 朱青安, 姜欢畅, 等. 腰椎小关节不对称与小关节退变程度的关系及其临床意义[J]. 中国临床解剖学杂志, 2010, 28(6): 629-33. |
| [21] |
Friedrich KM, Nemec S, Peloschek P, et al. The prevalence of lumbar facet joint edema in patients with low back pain[J]. Skeletal Radiol, 2007, 36(8): 755-60. DOI:10.1007/s00256-007-0293-7 |
| [22] |
Swanepoel MW, Adams LM, Smeathers JE. Human lumbar apophyseal joint damage and intervertebral disc degeneration[J]. Ann Rheum Dis, 1995, 54(3): 182-8. DOI:10.1136/ard.54.3.182 |
| [23] |
Kita N. Ultrastructural studies of articular cartilaginous degeneration in the facet joints in spinal scoliosis[J]. Nihon Seikeigeka Gakkai Zasshi, 1994, 68(4): 184-95. |
| [24] |
De Vries AA, Mullender MQ, Pluymakers WJ, et al. Spinal decompensation in degenerative lumbar scoliosis[J]. Eur Spine J, 2010, 19(9): 1540-4. DOI:10.1007/s00586-010-1368-z |
| [25] |
Yasuda H, Matsumura A, Terai H, et al. Radiographic evaluation of segmental motion of scoliotic wedging segment in degenerative lumbar scoliosis[J]. J Spinal Disord Tech, 2013, 26(7): 379-84. DOI:10.1097/BSD.0b013e31824a4129 |
| [26] |
王亮.退变性腰椎侧凸发病机制中腰椎小关节生物力学的作用研究[D].上海: 第二军医大学, 2015. http://cdmd.cnki.com.cn/Article/CDMD-90030-1015331575.htm
|
 2019, Vol. 39
2019, Vol. 39
