近年来,基于神经走行的各种肌筋膜间隙的神经阻滞在临床的应用逐渐成为区域阻滞的研究热点,不断有新的阻滞方法被应用于围术期疼痛管理。自2016年Forero等[1]首次报道了竖脊肌平面阻滞(ESPB)用于治疗胸部神经病理性疼痛以来,至今已有多篇文献报道了ESPB联合全麻在脊柱手术、胸科手术和近端股骨手术以及术后镇痛中的可有效缓解围术期疼痛[2-4]。后路椎板阻滞(RLB)最早在2006年由Pfeiffer等[5]提出,可用于乳房切除及前哨淋巴结清扫术、肋骨骨折手术和腰椎手术等复合麻醉以及术后镇痛等[6-9]。
腰椎手术是脊柱骨科最常见的手术种类,尤其是因椎间盘突出症而进行手术的患者,术后常因镇痛不全而导致术后区域疼痛复杂综合征[10-11]。目前临床常用的患者自控镇痛多通过静脉或硬膜外给予阿片类或局麻药物,然而前者受制于阿片类药物的个体差异而难以获得最优效果,后者则因为影响运动功能,不利于外科医生术后评估运动功能[12-13]。近年来随着超声引导技术的普及和发展,全身麻醉复合区域神经阻滞的应用在临床上备受青睐,然而目前ESPB和RLB在临床应用中的选择主要依靠麻醉医师的经验,并且ESPB与RLB在腰椎手术中镇痛效果的比较研究未见报道。比较两者在腰椎手术术后镇痛中的镇痛效果能够为临床工作中选择神经阻滞的方法提供有效的理论依据,避免术后区域疼痛复杂综合征的发生,改善患者预后。因此,本研究回顾性分析了89例2018年1~12月在我院行择期后路腰椎手术的患者,评估了ESPB和RLB对患者术后疼痛、舒芬太尼消耗量及相关并发症的影响,以期为临床选择更优的疼痛管理方案提供依据。
1 资料和方法 1.1 病例纳入与分组研究方案中涉及的3种麻醉方案均经我院伦理委员会审查批准,与患者签署知情同意书。回顾性分析2018年1~12月于我院因单一节段腰椎间盘突出症行择期后路腰椎间盘切除术患者的病例资料。纳入标准:麻醉方式为全凭静脉麻醉(TIVA)、TIVA联合ESPB或TIVA联合RLB,年龄18~65岁,ASA分级Ⅰ~Ⅲ级、BMI指数18~30 kg/m2。排除标准:麻醉精神类药物依赖、耐受或过度敏感者,有腰椎手术史(除外腰椎穿刺或硬膜外穿刺),心功能不全,肝功能Child-Pugh分级为C级或以上者,肾功能不全,患有阻塞性呼吸睡眠暂停综合征、慢性阻塞性肺疾病和哮喘等,患神经系统及精神疾病者,自身免疫性疾病患者,存在恶性肿瘤患者,同期进行其他手术患者。
本研究共纳入TIVA联合ESPB患者28例作为ESPB组,TIVA联合RLB患者31例作为RLB组,单纯TIVA患者30例作为对照组。3组患者年龄、身高、体质量、BMI、ASA分级及手术节段的差异均无统计学意义(P > 0.05,表 1)。
| 表 1 患者一般情况 Tab.1 Demographic data of the patients (Mean±SD) |
入室后常规监测生命体征和脑电双频指数(BIS),建立静脉通路给予帕瑞昔布钠40 mg静脉注射,右美托咪定0.25 μg/kg持续泵注15 min。
1.2.2 ESPB方法[14]患者取侧卧位,根据患者体型选择合适的探头自骶骨中线开始向头侧进行预扫描并计数腰椎节段,将手术节段腰椎置于超声图像中点,分别向两侧平移,显示竖脊肌、横突等超声解剖标志,从探头的内侧刺入神经阻滞针,在探头同一平面内进针,观察针尖刺入竖脊肌与横突之间,回抽无血后,缓慢注入0.375%罗哌卡因15 mL/侧。注射完成后15 min以针刺法判断阻滞效果,记录阻滞范围后进行麻醉诱导。随后按下述方案行TIVA。
1.2.3 RLB方法[15]患者取侧卧位,根据患者体型选择合适的探头自骶骨中线开始向头侧进行预扫描并计数腰椎节段,将手术节段腰椎至于超声图像中点,分别向两侧平移,逐次显示棘突、椎板等超声解剖标志,从探头的外侧刺入神经阻滞针,方向从尾侧向头侧,当针尖触及椎板时停止进针,回抽无血后,缓慢注入0.375%罗哌卡因15 mL侧。注射完成后15 min以针刺法判断阻滞效果,记录阻滞范围。随后按下述方案行TIVA。
1.2.4 TIVA方法麻醉诱导采用静脉靶控输注,根据患者BIS值调整异丙酚血浆靶浓度,患者意识消失后给予舒芬太尼0.3 μg/kg,顺式阿曲库铵0.15 mg/kg。待药物血浆浓度达峰值后行气管插管。麻醉维持采用静脉靶控异丙酚,按需追加顺式阿曲库铵。手术开始前调整异丙酚血浆靶浓度,维持BIS值范围在40~60。手术结束时调整麻醉药物用量及停药,待病人意识恢复后,拔除气管导管转入PACU观察至少60 min,满足PACU出室标准后转回病房,术后常规使用患者自控静脉镇痛(PCIA)。
1.3 评价指标主要评价指标:术前、术后2、8、12、24和48 h的VAS评分。次要评价指标:神经阻滞平面、舒芬太尼消耗量(术中和术后PCIA)、并发症发生情况以及术后下肢肌力及运动功能。
1.4 统计学分析计量数据以均数±标准差和/或极值表示。采用统计学软件SPSS 20.0进行统计分析。计量资料的比较采用重复测量方差分析,计数资料的比较使用卡方检验,P < 0.05认为差异具有统计学意义。
2 结果 2.1 VAS评分ESPB组和RLB组在术后2、8和12 h的VAS评分显著低于对照组,而RLB的VAS评分比ESPB组更低,差异具有统计学意义(P < 0.05),其余时间点各组VAS评分差异无统计学意义(P > 0.05)。
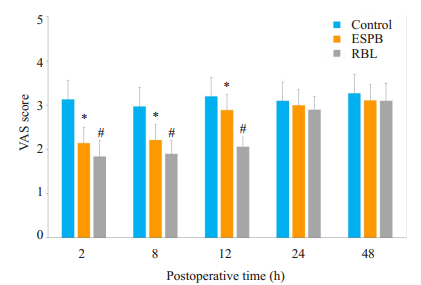
|
图 1 三组术后不同时间点VAS评分 Fig.1 Comparison of VAS score among the 3 groups at different time points. *P < 0.05 vs control group; #P < 0.05 vs ESPB group. |
ESPB组和RLB组术中和PCIA舒芬太尼平均用量均显著低于对照组,并且RLB组显著低于ESPB组,其差异均有统计学意义(P < 0.05,表 2)。
| 表 2 三组患者舒芬太尼消耗情况 Tab.2 Comparison of sufentanil consumption among the 3 groups (Mean±SD) |
ESPB组28名患者最高阻滞平面为T7(T7-T10),最低阻滞平面为L3(L1-L3);RLB组31名患者最高阻滞平面为T8(T8-T11),最低阻滞平面为L3(T12-L3)。各组的并发症发生情况如下表所示(表 3),各组病人下肢肌力和运动功能均未观察到明显异常。
| 表 3 三组患者术后并发症情况比较(例) Tab.3 Comparison of postoperative complications among the 3 groups |
近年来,随着超声可视化技术的发展,以神经阻滞为重要组成部分的围术期多模式镇痛逐渐成为麻醉医师关注和研究的热点[16-17]。本回顾性研究结果表明ESPB和RLB能够有效缓解后路腰椎间盘切除术患者术后疼痛,而且RLB优于ESPB,提示RLB或可作为后路腰椎手术围术期多模式镇痛的优先选择方法。
随着我国老年化社会的加重和人们生活习惯的改变,因腰椎间盘突出症行后路腰椎手术的患者越来越多[18-19],研究表明ESPB和RLB都能为腰椎手术提供有效的围术期镇痛[3, 8]。Singh等[14]研究发现腰骶椎手术前将0.25%布比卡因注射于双侧竖脊肌深部的T10横突上可阻滞双侧T7/8-L2/3脊神经支配区域,提供6~8 h的镇痛时间。本研究中以需要手术的脊柱节段为中点进行ESPB,ESPB组最高阻滞平面为T7(T7-T10),最低阻滞平面为L3(L1-L3),能够很好的覆盖手术操作范围。研究结果还提示ESPB能够有效缓解后路腰椎间盘切除术患者的术后疼痛(P < 0.05),术中和术后PCIA舒芬太尼消耗量较对照组明显减少(P < 0.05),结果与Singh等研究基本一致。本研究中还发现ESPB组术后恶心呕吐的发生率低于对照组,但是统计学无明显差异,这可能是由于样本量偏小的原因所致。
后椎板平面位于椎板背侧和覆盖背部的内在肌群包括竖脊肌和横突椎棘肌群之间[20],研究表明在后椎板平面注射局麻药物能扩散至2~4个椎体的椎旁间隙,但具体的扩散途径尚未明确[21-22]。既往研究报道超声引导下于双侧L4棘突水平行RLB,每侧给予20 mL 0.375%左旋布比卡因可为L2-L4腰椎板成形术提供安全、充分的围术期镇痛[8]。本研究中,RLB组31名患者最高阻滞平面为T8(T8-T11),最低阻滞平面为L3(T12-L3),并且RLB组在术后2 h、术后8 h和术后12 h VAS评分显著低于对照组(P < 0.05),术中和术后PCIA舒芬太尼用量也较对照组明显减少(P < 0.05),提示RLB能够有效的应用于椎间盘切除术患者的围术期镇痛。
研究表明ESPB横向扩散的面积要优于RLB,但是RLB可扩散至脊神经根处,在扩散深度上要优于ESPB[23]。从尸体研究来看,两种方法理论上均可以满足腰椎手术区域对镇痛的需求,但是关于ESPB与RLB围术期镇痛效果的比较研究目前未见明确报道[24]。本研究以需要手术的脊柱节段为中点进行ESPB和RLB,阻滞平面均能够很好的覆盖手术操作范围,满足围术期镇痛平面的需求。本研究结果提示ESPB组和RLB组在术后2、8和12 h VAS评分显著低于对照组,而RLB的VAS评分比ESPB组更低,差异具有统计学意义(P < 0.05),其余时间点各组VAS评分差异无统计学意义(P > 0.05)可能是由于本研究中神经阻滞为单次阻滞所致。此外,RLB组术中和术后PCIA舒芬太尼平均用量也明显低于ESPB组(P < 0.05),说明RLB和ESPB能有效减少围术期舒芬太尼用量和缓解术后急性期疼痛,而且RLB优于ESPB,这可能是由于后路椎板阻滞则更倾向于向深面的椎旁间隙和神经根处扩散,其阻滞部位更接近轴索,阻滞效果更加确切和完善,优于竖脊肌平面阻滞[25]。本研究还发现ESPB组和RLB组恶心呕吐的发生率均低于对照组,未观察到两种阻滞方法对下肢运动功能的影响,而且3组之间并发症的发生率并没有统计学意义,这可能是由于样本量偏少所致,后续仍需通过增加样本量来评估两种方法对腰椎术后下肢运动功能的影响。
综上所述,ESPB和RLB能够有效缓解腰椎手术患者术后急性期疼痛,减少围术期舒芬太尼用量,且RLB在缓解术后急性疼痛的效果上优于ESPB。但限于回顾性研究的缺点和病例数量,后续仍需在扩大样本量的基础上,设计随机对照临床研究进一步评估ESPB和RLB在腰椎手术中对术后下肢运动功能、术后疼痛、舒芬太尼用量、围术期恢复情况和并发症的影响。
| [1] |
Forero M, Adhikary SD, Lopez H, et al. The Erector Spinae Plane Block:A Novel Analgesic Technique in Thoracic Neuropathic Pain[J]. Reg Anesth Pain Med, 2016, 41(5): 621-7. DOI:10.1097/AAP.0000000000000451 |
| [2] |
Ueshima H, Otake H. Clinical experiences of ultrasound-guided erector spinae plane block for thoracic vertebra surgery[J]. J Clin Anesth, 2017, 38: 137. DOI:10.1016/j.jclinane.2016.12.028 |
| [3] |
Melvin JP, Schrot RJ, Chu GM, et al. Low thoracic erector spinae plane block for perioperative analgesia in lumbosacral spine surgery:a case series[J]. Can J Anaesth, 2018, 65(9): 1057-65. DOI:10.1007/s12630-018-1145-8 |
| [4] |
Tulgar S, Kose HC, Selvi O, et al. Comparison of ultrasound-guided lumbar erector spinae plane block and transmuscular quadratus lumborum block for postoperative analgesia in hip and proximal femur surgery:a prospective randomized feasibility study[J]. Anesth Essays Res, 2018, 12(4): 825-31. |
| [5] |
Pfeiffer G, Oppitz N, Schone S, et al. Analgesia of the axilla using a paravertebral catheter in the lamina technique[J]. Anaesthesist, 2006, 55(4): 423-7. DOI:10.1007/s00101-005-0969-0 |
| [6] |
Jüttner T, Werdehausen R, Hermanns H, et al. The paravertebral lamina technique:a new regional anesthesia approach for breast surgery[J]. J Clin Anesth, 2011, 23(6): 443-50. DOI:10.1016/j.jclinane.2010.12.015 |
| [7] |
Yoshida H, Yaguchi S, Matsumoto A, et al. A modified paravertebral block to reduce risk of mortality in a patient with multiple rib fractures[J]. Am J Emerg Med, 2015, 33(5): 733-5. |
| [8] |
Ueshima H, Hara E, Otake H. Lumbar vertebra surgery performed with a bilateral retrolaminar block[J]. J Clin Anesth, 2017, 37: 114. DOI:10.1016/j.jclinane.2016.12.021 |
| [9] |
Nagane D, Ueshima H, Otake H. Upper lobectomy of the left lung using a left retrolaminar block[J]. J Clin Anesth, 2018, 49: 74. DOI:10.1016/j.jclinane.2018.06.014 |
| [10] |
Bianconi M, Ferraro L, Ricci R, et al. The pharmacokinetics and efficacy of ropivacaine continuous wound instillation after spine fusion surgery[J]. Anesth Analg, 2004, 98(1): 166-72. |
| [11] |
Mcgirt M J, Bydon M, Archer KR, et al. An analysis from the quality outcomes fatabase, part 1. disability, quality of life, and pain outcomes following lumbar spine surgery:predicting likely individual patient outcomes for shared decision-making[J]. J Neurosurg Spine, 2017, 27(4): 357-69. DOI:10.3171/2016.11.SPINE16526 |
| [12] |
Kim DK, Yoon SH, Kim JY, et al. Comparison of the effects of sufentanil and fentanyl intravenous patient controlled analgesia after lumbar fusion[J]. J Korean Neurosurg Soc, 2017, 60(1): 54-9. DOI:10.3340/jkns.2016.0707.007 |
| [13] |
Benyahia NM, Verster A, Saldien V, et al. Regional anaesthesia and postoperative analgesia techniques for spine surgery-a review[J]. Rom J Anaesth Intensive Care, 2015, 22(1): 25-33. |
| [14] |
Singh S, Chaudhary NK. Bilateral ultasound guided erector spinae plane block for postoperative pain management in lumbar spine surgery[J]. J Neurosurg Anesthesiol, 2019, 1. |
| [15] |
Zeballos JL, Voscopoulos C, Kapottos M, et al. Ultrasound-guided retrolaminar paravertebral block[J]. Anaesthesia, 2013, 68(6): 649-51. |
| [16] |
孙天胜, 沈建雄, 刘忠军, 等. 中国脊柱手术加速康复——围术期管理策略专家共识[J]. 中华骨与关节外科杂志, 2017, 10(4): 271-9. DOI:10.3969/j.issn.2095-9958.2017.04-01 |
| [17] |
Zhu Q, Li L, Yang Z, et al. Ultrasound guided continuous quadratus lumborum block hastened recovery in patients undergoing open liver resection:a randomized controlled, open-label trial[J]. BMC Anesthesiol, 2019, 19(1): 23. DOI:10.1186/s12871-019-0692-z |
| [18] |
Dang L, Chen Z, Liu X, et al. Lumbar disk herniation in children and adolescents:the significance of configurations of the lumbar spine[J]. Neurosurgery, 2015, 77(6): 954-9. DOI:10.1227/NEU.0000000000000983 |
| [19] |
Stromqvist F, Stromqvist B, Jonsson B, et al. Surgical treatment of lumbar disc herniation in different ages-evaluation of 11, 237 patients[J]. Spine J, 2017, 17(11): 1577-85. DOI:10.1016/j.spinee.2017.03.013 |
| [20] |
Damjanovska M, Pintaric TS, Cvetko E, et al. The ultrasoundguided retrolaminar block:volume-dependent injectate distribution[J]. J Pain Res, 2018, 11: 293-9. DOI:10.2147/JPR |
| [21] |
Sabouri AS, Crawford L, Bick SK, et al. Is a retrolaminar approach to the thoracic paravertebral space possible:a human cadaveric study[J]. Reg Anesth Pain Med, 2018, 1. |
| [22] |
Ueshima H, Hara E, Otake H. Lumbar vertebra surgery performed with a bilateral retrolaminar block[J]. J Clin Anesth, 2017, 37: 114. DOI:10.1016/j.jclinane.2016.12.021 |
| [23] |
Yang HM, Choi YJ, Kwon HJ, et al. Comparison of injectate spread and nerve involvement between retrolaminar and erector spinae plane blocks in the thoracic region:a cadaveric study[J]. Anaesthesia, 2018, 73(10): 1244-50. DOI:10.1111/anae.2018.73.issue-10 |
| [24] |
Murouchi T. Consideration of block nomenclature:erector spinae plane block or retrolaminar block[J]. ? Reg Anesth Pain Med, 2017, 42(1): 124. |
| [25] |
Adhikary SD, Bernard S, Lopez H, et al. Erector spinae plane block versus retrolaminar block:a magnetic resonance imaging and anatomical study[J]. Reg Anesth Pain Med, 2018, 43(7): 756-62. |
 2019, Vol. 39
2019, Vol. 39

