强直性脊柱炎(AS)是一组以骶髂关节和脊柱附着点炎症为主要病变的慢性结缔组织疾病[1],好发于15~30岁青壮年。约80%的病例在30岁前首次发病[2],25%~50%的AS患者病变常常累及髋关节,47%~90%的此类患者双侧同时受累[3]。在中国大陆的患病率为11/10 000~37.1/10 000[4]。AS容易导致纤维性或骨性强直,表现为关节畸形、疼痛、活动障碍,严重影响患者生活质量及自理能力,工作能力丧失是AS的晚期并发症之一。有研究表明,AS发病峰值集中在30~39岁期间[5],AS患者的离职率较正常人群高3.1倍,这正处于大多数职业的生涯上升期,AS给其生活和工作带来的沉重打击不容小觑,也对家庭及社会经济负担产生较大影响。而没有工作使得生活质量降低甚至出现心理疾病[6-7]。Chorus[8]进行的一项横断面调查研究发现,影响患者工作状态最大的主观条件是活动受限,如何改善AS患者的活动功能,是横亘在骨科医师面前的一道难题。目前AS合并髋关节强直没有特效的治疗方法,而全髋关节置换术(THA)是这类患者唯一的治疗选择。Siavashi等[9]进行的一项多中心研究发现,AS患者在接受THA手术后,术后随访1年的HSS评分由术前的48.53±6.28显著提高到88.22±3.78,改善了术前的活动受限。以往人们大多关注术后早期的一些活动度的变化及功能结构重建,而对术后生活质量或工作状态等未进一步研究[10]。对于年轻的AS患者,人们越来越关注治疗后能否早期恢复工作、重返社会角色,而这恰恰是既往大部分研究所忽略的。目前国内尚未有对AS患者THA术后生活质量及工作能力进行系统性研究。本文对2013年3月~2016年4月我院高级职称主刀的75例(92髋)采用生物型THA治疗的AS伴髋骨性强直患者进行临床疗效分析及术后工作生活状态调查,报道如下。
1 资料和方法 1.1 一般资料本组75例(92髋)按1984年修订纽约的诊断标准[11]确诊为AS,所有病例患髋X-ray均可见关节间隙消失,股骨头和髋臼融合成一体,髋关节主、被动活动度几乎为零,日常活动明显受限。其中男55例,女20例,年龄30~52岁,平均39.2岁。左侧33例,右侧25例,双侧17例,双侧髋关节病变至少间隔3~6月再行另一侧手术。病程10~30年,平均20.5年,合并髋骨性强直病变1~5年,平均3.2年。入院检查ESR < 20 mm/h,CRP < 5 mg/L。所有患者均行生物型全髋关节置换术,术后随访12~24月,平均18.6月。术前髋关节Harris评分(22.51±3.32)分,BAFSI评分(6.21±2.6),BASDAI评分(3.10±1.6),VAS疼痛评分(6.51±1.32)分。
1.2 治疗方法 1.2.1 围手术期处理术前需要充分评估患者心肺肝肾功能,同时停用非甾体类消炎止痛药,以减少术中、术后创面渗血及降低围手术期消化道出血和感染的发生率。常规行髋关节X线及CT检查。术前进行预康复教育,指导患者术后康复动作。术前均签署手术知情同意书。术前30 min预防性使用抗菌素,术后继续使用72 h,术后48 h拔除引流管,术后口服Ⅹa因子抑制剂1个月预防深静脉血栓栓塞形成。术后第1天床上行患肢踝泵活动及股四头肌肌肉静力收缩,术后第2天开始行患肢主被动髋关节屈伸活动锻炼,术后第3天开始扶拐下地活动,根据术后恢复情况驻拐行走约6~12周。
1.2.2 手术方法所有病例常规选择经鼻导管全麻。均采用髋关节前外侧入路,采用先截骨后髋臼成形方式,于小转子1 cm处截骨,暴露确认股骨颈下缘残部,再次于头颈交界处修整截骨。松解周围挛缩软组织,显露充分后开始在真臼中由小渐大磨锉残存的股骨颈,磨锉到Harris窝的脂肪层。根据髋关节畸形程度进行适当调整假体置入角度,标准全髋技术置入假体。冲洗伤口安放引流管逐层缝合。
1.2.3 疗效评价标准手术前记录患者髋关节总活动度(屈伸、内收外展、内旋外旋角度总和)。记录术前及末次随访的Harris评分,≥90为优,80~89为良,70~79为中,< 70为差。记录术前及末次随访的BAFSI评分、BASDAI评分。术后常规X线评估假体位置,是否松动及异位骨化,异位骨化程度采用Brooker标准进行分级评价。记录患者术后重返工作(或就业)时间,分别为0~ 6月,6~12月及大于1年或无业。我们将AS病人工作生理需求分3个等级:低要求(可长时间坐着办公,如办公室文员等);中要求(可坐着或短时站,肢体活动要求不高,如售货员、司机等);高要求(需从事体力劳动,如农民,车间工人等)。
1.2.4 统计学方法应用SPSS 17.0处理数据,所有数据均以均数±标准差表示,患者VAS疼痛评分、术前术后髋关节总活动度、髋关节Harris评分、BAFSI评分、BASDAI评分均选用t检验,优良率采用χ2检验,P < 0.05为差异有统计学意义。
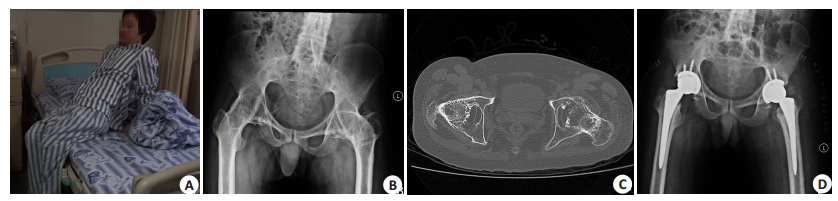
2 结果本组患者术后随访12~24月,平均18.6月,疗效满意,患者术后1月均能生活自理。所有患者均未出现神经血管损伤、下肢深静脉血栓形成、切口感染,X-ray未见假体感染、脱位,1例术后4月出现假体松动,5例发生异位骨化,其中BrookerⅠ级3例,Ⅱ级2例,未见Ⅲ、Ⅳ级异位骨化。具体评分见表 1,典型病例见图 1。
| 表 1 患者手术前后各项指标比较 Table 1 Functional scores of the hip joints before and after the operation |
|
图 1 典型患者资料 Figure 1 Preoperative state of the patient (A), Preoperative pelvic X-ray (B), Preoperative pelvic CT scan (C), Postoperative X-ray plain film (D). |
术前至少1年内处于无业状态者32人,术前曾参加工作者43人(其中工作生理要求轻度者22人、中度18人、重度3人)。25%(8/32)术前无业者术后1年内可参加工作,70%(30/43)术前曾工作者在术后1年内可重返工作岗位,术前有工作的患者返回工作岗位时间更早于术前无业患者(P < 0.01,表 2),不同生理需求工作组之间术后返回工作时间有统计学差异(P=0.02,表 2),部分患者术后因为工作生理要求而降低岗位等级,有13人术后1年仍未重返工作。术后6月和12月,75例患者中,6例和32例恢复正常工作。重返就业时间大部分集中在术后6~12月(表 2)。
| 表 2 患者术后就业(重返工作)时间 Table 2 Post-operative time for the patients to return to work |
AS是一种慢性炎症性疾病,最终导致患者活动功能受限、生活质量的下降和工作能力的丧失,给家庭及社会带来沉重的负担[12]。Park[5]进行的一项研究亚洲人群的回顾性研究中发现,在2010年~2015年期间,AS的发病率呈线性增长,平均每年增长率达到了7.7%。AS给其生活和工作带来的沉重打击不容小觑,也对家庭及社会经济负担产生较大影响。目前对于AS的治疗,早期主要予药物治疗为主,当中晚期AS患者出现髋关节剧烈疼痛、关节强直、通过药物治疗ESR和CRP均得到控制后,THA是此类患者最好的选择,它能重建稳定髋生物力学解剖结构,恢复髋关节的运动功能,去除关节囊附着点的纤维软骨、缓解髋关节炎性疼痛症状,显著提高AS患者的社会生存能力和生活质量[1, 8, 13-15]。
一般而言,患者在THA术后6月内病情变化较大,术后早期需要进行一系列功能康复锻炼,而在术后3~6月生活质量将得到明显改善[16],所以,我们将患者重返工作的随访时间点设定在术后6月和术后1年。在本组研究中,25%术前无业患者及70%曾工作患者在术后1年进入工作状态,术前有工作的患者返回工作岗位时间更早于术前无业患者(P < 0.01,表 2),这提示THA对AS患者的就业有一定影响,THA可以改善工作年龄段AS患者的生活及工作能力。Sankar[17]的研究发现将近87%的THA术后患者能够在1年内重返工作,这高于我们的研究结果,但我们注意到参与本组研究的患者术前活动度更低,这可能与术后康复恢复时间有一定影响。
在我们的研究中,患者髋关节屈伸、外展内收、内外旋总活动度由术前的0°提高到术后2周时(154.31± 25.23),末次随访时为(171.50±30.30)°,这表明THA术后髋关节主动活动范围明显得到改善,明显提高患者的生活自理能力及工作能力,能够执行术前因髋关节活动度限制而不能完成的操作,而且随着参加工作和社会活动,增强了患者的信心,去除了自卑感,体现了自我价值,获得了荣誉感和满足感。同时随着日常生活和工作的恢复,各关节得到充分的锻炼,髋关节总活动度也得到明显改善提高,矫正髋关节的畸形姿态,是THA治疗恢复AS髋关节功能的关键点。我们随访的大部分患者在术后6~12月参与了轻、中体力活工作中,像3个患者参加了义工,组建AS微信群,让全国各地AS患者了解手术的利弊,用切身经历向他们宣教,对术后的AS患者进行康复教育,指导术后锻炼。刘勇等[13]研究发现,AS患者接受THA术后生活均可自理,并可从事轻度体力劳动,髋关节总活动度由术前(33.49±17.92)提高到术后(215.10±33.07),且病程越短,术后Harris评分越高、髋关节总活动度越大。Ye等[18]报道了15例(30髋)平均随访29.3月,髋关节总活动度由术前(78.73±14.53)°提高到术后(209.73±16.19)°。在本研究随访结果显示,术后2周患者的VAS疼痛评分由术前的(6.51±1.32)分降至(3.52±0.51)分,术后1年VAS疼痛评分为(2.47± 0.38)分。髋关节Harris评分Harris评分由术前的(22.51±3.32)分,增加至术后2周的(79.32±7.85)分。末次随访时为(89.17±2.52)分。这表明TAH治疗AS可以明显改善患者的疼痛症状,这跟目前大多数研究报道相类似[9, 13-15, 19]。因此,THA可以明显改善AS患者关节活动度及缓解疼痛,进而提高髋关节总体功能。
在我们的研究中发现,BAFSI评分由术前的(6.21± 2.6)降低至末次随访时(2.31±1.2),差异有统计学意义,而术前与术后BASDAI评分无统计学意义。其中失业者的BAFSI评分较高,这表明AS疾病活动程度对就业影响不大,而身体功能对工作状态影响更大,这与Cakar[20]相类似。
He[21]报道有68%的病人在术后1年内恢复了工作,这与我们的研究接近。我们研究发现大部分返回工作岗位时间主要出现在术后6~12月,可能与术后病情恢复相关,术后6月后病情逐渐趋于稳定,AS患者除了髋关节受累之外还可能伴有脊柱或其他部分受累,术后需要一定的康复适应时间。一旦离开工作岗位时间超过1年,则需要更多的时间去重新适应工作。Sanchez[22]的系统评价对77个因素进行评估,最终发现年龄和因病停工史对患者能否重返工作有相关性。我们的研究获得了相似的结果,术前曾有工作而术后未重返工作岗位的13例大部分属年龄偏大患者,年轻患者术后返回工作时间更快,他们对工作的渴求更加急切,希望重新得到社会的认可,而中老年患者则更保守,更注重术后长时间康复及家庭生活;而术前已无工作的患者中,仅有8例获得工作,这可能与其长时间处于非工作状态或社会对其认可度有关。由于AS患者工作能力较正常人群明显降低。许多患者在一定程度上将不能参加工作归咎于该疾病。既往研究表明,THA对AS患者的疼痛缓解或功能恢复是有效的[10],但需要一定的恢复周期。对年轻人来说,工作不仅仅是谋生的手段,而是他们融入社会,体现自我价值的一种方式[19],对运动和社会活动的期望随着其社会经济地位的提高而增加。接受THA将有可帮助他们极大程度上满足其需求。
目前对手术时机、脊柱与关节的手术顺序等仍未完全统一,AS患者脊柱后凸及骨盆后倾变化对手术难度影响显著,单从功能上来看,先行THA手术可能更有效改善患者生活质量,对于骨盆严重后倾的患者提前处理脊柱问题可为后期THA围手术期带来更多益处。目前研究[23]认为只要出现髋关节强直畸形或用药物难以控制的髋关节疼痛,经规律保守治疗无效且严重影响患者生活质量时,及时行THA手术治疗,以恢复髋关节功能,而年龄不应该成为AS患者行THA的禁忌症,由于AS患者发病年龄越小,疾病发展越快,髋关节功能影响越明显,一旦进展为骨性强直,手术难度大,术后功能恢复差。早期手术可更好改善患者关节功能,提升患者自身生活能力及质量。有报道称[24],患者的年龄和手术前的等待时间对全髋关节置换术后的生活质量没有影响,但年轻患者的运动范围更高。Wang等[25]的一项回顾性研究,平均随访128.4月,术后HSS评分平均达到91.7分,所有患者疼痛症状明显缓解,5年假体生存率达100%,肯定了非骨水泥假体在AS所致髋强直患者治疗后的优势,特别在提高患者术后关节活动度、坐位舒适度上有独到之处,髋关节功能恢复明显。考虑到年轻AS患者预期生存时间长,术后部分患者将早期继续投入工作、参加更多的社会活动,一生中可能需要进行多次的髋关节翻修,生物型假体相对于骨水泥型假体容易取出,同时保留了骨量,避免了更多的骨丢失,因此在本组研究均使用了非骨水泥假体。
异位骨化是AS术后常见的并发症之一,根据相关文献报道,其发生率高达14.9%[27]。严重的异位骨化(BrookerⅢ、Ⅳ级)是影响髋关节术后活动度的重要原因。术前异常的ESR和CRP、术中髋关节周围软组织松解损伤过多、术中未彻底清除残留碎骨、手术时间延长均是异位骨化发生的高危因素[26]。可以通过术前控制疾病进展,降低炎性指标,术中控制手术时间,尽可能减少髋周软组织的损伤、术后应用非甾体类消炎镇痛药物、术后放射治疗等[27]来降低异位骨化的发生率。本组患者有5例出现异位骨化,其中BrookerⅠ级3例,Ⅱ级2例,未见Ⅲ、Ⅳ级异位骨化,考虑与本组患者男性居多,且髋已骨性强直有关。meta分析显示男性和髋强直为异位骨化的独立高风险因素[28]。
综上所述,生物型THA可以为AS髋强直患者带来明显益处,手术效果是令人满意的。除了改善关节功能、缓解疼痛之外,THA有助于患者保持和提高工作能力,早期恢复工作,返回社会角色。因此,我们认为,全髋关节置换术是一种治疗AS有效的手段,可以帮助AS患者重返工作,提高生活及工作质量,近期效果良好。
| [1] |
Kubiak EN, Moskovich R, Errico TJ, et al. Orthopaedic management of ankylosing spondylitis[J].
J Amn Acad Orthop Surg, 2005, 13(4): 267-78.
DOI: 10.5435/00124635-200507000-00006. |
| [2] |
Goodman SM, Springer BD, Guyatt GH, et al. 2017 American college of rheumatology/american association of hip and knee surgeons guideline for the perioperative management of antirheumatic medication in patients with rheumatic diseases undergoing elective total hip or total knee arthroplasty[J].
Arthritis Care Res, 2017, 69(8): 1111-24.
DOI: 10.1002/acr.v69.8. |
| [3] |
Ibn Yacoub Y, Amine B, Laatiris A, et al. Gender and disease features in Moroccan patients with ankylosing spondylitis[J].
Clin Rheumatol, 2012, 31(2): 293-7.
DOI: 10.1007/s10067-011-1819-x. |
| [4] |
Liao ZT, Pan YF, Huang JL, et al. An epidemiological survey of low back pain and axial spondyloarthritis in a Chinese Han population[J].
Scand J Rheumatol, 2009, 38(6): 455-9.
DOI: 10.3109/03009740902978085. |
| [5] |
Park JS, Hong JY, Park YS, et al. Trends in the prevalence and incidence of ankylosing spondylitis in South Korea, 2010-2015 and estimated differences according to income status[J].
Sci Rep, 2018, 8(1): 7694.
DOI: 10.1038/s41598-018-25933-4. |
| [6] |
Sag S, Nas K, Sag MS, et al. Relationship of work disability between the disease activity, depression and quality of life in patients with ankylosing spondylitis[J].
JBack Musculoskelet Rehabil, 2018: 1-7.
|
| [7] |
Xu X, Shen B, Zhang A, et al. Anxiety and depression correlate with disease and quality-of-life parameters in Chinese patients with ankylosing spondylitis[J].
Patient Pref Adherence, 2016, 10(1): 879-85.
|
| [8] |
Chorus AJ, Boonen A, Miedema HS, et al. Employment perspectives of patients with ankylosing spondylitis[J].
Ann Rheum Dis, 2002, 61(8): 693-9.
DOI: 10.1136/ard.61.8.693. |
| [9] |
Siavashi B, Mohseni N, Zehtab MJ, et al. Clinical outcomes of total hip arthroplasty in patients with ankylosed hip[J].
Arch Bone Jt Surg, 2014, 2(1): 25-30.
|
| [10] |
Bhan S, Eachempati KK, Malhotra R. Primary cementless total hip arthroplasty for bony ankylosis in patients with ankylosing spondylitis[J].
JArthroplasty, 2008, 23(6): 859-66.
DOI: 10.1016/j.arth.2007.07.014. |
| [11] |
Moll JM, Wright V. New York clinical criteria for ankylosing spondylitis.A statistical evaluation[J].
Ann Rheum Dis, 1973, 32: 354-63.
DOI: 10.1136/ard.32.4.354. |
| [12] |
Dagfinrud H, Kjeken I, Mowinckel P, et al. Impact of functional impairment in ankylosing spondylitis: impairment, activity limitation, and participation restrictions[J].
J Rheumatol, 2005, 32(3): 516-23.
|
| [13] |
刘勇, 孙俊英, 王涛, 等. 全髋关节置换术治疗强直性脊柱炎累及髋关节的疗效观察[J].
中国修复重建外科杂志, 2017, 31(1): 25-30.
|
| [14] |
尚宏喜, 吴天顺, 蓝涛, 等. 强直性脊柱炎29例行人工全髋关节置换治疗回顾分析[J].
中华关节外科杂志:电子版, 2017, 11(5): 531-5.
|
| [15] |
杨立宇, 杨礼庆, 付勤. 人工全髋关节置换术治疗强直性脊柱炎髋关节病变近期疗效与安全性分析[J].
山西医药杂志, 2017, 46(15): 1779-81.
DOI: 10.3969/j.issn.0253-9926.2017.15.001. |
| [16] |
Sinici E, Tunay S, Tunay V, et al. Evaluation of patient quality of Life after total hip arthroplasty[J].
Acta Orthop Traumatol Turc, 2008, 42(1): 22-5.
|
| [17] |
Sankar A, Davis AM, Palaganas MP, et al. Return to work and workplace activity limitations following total hip or knee replacement[J].
Osteoarthritis Cartilage, 2013, 21(10): 1485-93.
DOI: 10.1016/j.joca.2013.06.005. |
| [18] |
Ye C, Liu RG, Sun CY, et al. Cementless bilateral synchronous total hip arthroplasty in ankylosing spondylitis with hip ankylosis[J].
Int Orthop, 2014, 38(12): 2473-6.
DOI: 10.1007/s00264-014-2461-4. |
| [19] |
Boonen A, Chorus AM, Miedema HS, et al. Employment, work disability, and work days lost in patients with ankylosing spondylitis: a cross sectional study of Dutch patients[J].
Ann Rheum Dis, 2001, 60(4): 353-8.
DOI: 10.1136/ard.60.4.353. |
| [20] |
Cakar E, Dincer U, Kiralp MZ, et al. An underreported complication of ankylosing spondylitis: scoliosis[J].
Acta Reumatol Port, 2009, 34(1): 139-40.
|
| [21] |
He C, He X, Tong W, et al. The effect of total hip replacement on employment in patients with ankylosing spondylitis[J].
Clini Rheumatol, 2016, 35(12): 2975-81.
DOI: 10.1007/s10067-016-3431-6. |
| [22] |
Dekkers-Sanchez PM, Hoving JL, Sluiter J. Factors associated with long-term sick leave in sick-listed employees: a systematic review[J].
Occup Environ Med, 2008, 65(3): 153-7.
DOI: 10.1136/oem.2007.034983. |
| [23] |
刘德琳, 徐卫东, 张宸, 等. 人工全髋关节置换术治疗强直性脊柱炎[J].
协和医学杂志, 2017, 8(Z2): 251-7.
|
| [24] |
Ding L, Gao Y, Li Y, et al. Determinants of satisfaction following total hip arthroplasty in patients with ankylosing spondylitis[J].
Int Orthop, 2018, 42(3): 1-5.
|
| [25] |
Wang WC, Huang GL, Huang TL, et al. Bilaterally primary cementless total hip arthroplasty in patients with ankylosing spondylitis[J].
BMC Musculoskelet Disord, 2014, 15: 344.
DOI: 10.1186/1471-2474-15-344. |
| [26] |
Thilak J, Panakkal JJ, Kim TY, et al. Risk factors of heterotopic ossification following total hip arthroplasty in patients with ankylosing spondylitis[J].
JArthroplasty, 2015, 30(12): 2304-7.
DOI: 10.1016/j.arth.2015.06.013. |
| [27] |
Liu JZ, Frisch N, Barden RM, et al. Heterotopic ossification prophylaxis after total hip arthroplasty: randomized trial of 400 vs 700 cGy[J].
JArthroplasty, 2017, 32(4): 1328-34.
DOI: 10.1016/j.arth.2016.10.030. |
| [28] |
Zhu YB, Zhang F, Chen W, et al. Incidence and risk factors for heterotopic ossification after total hip arthroplasty: a meta-analysis[J].
Arch Orthop Trauma Surg, 2015, 135(9): 1307-14.
DOI: 10.1007/s00402-015-2277-8. |
 2018, Vol. 38
2018, Vol. 38

