2. 钦州市第一人民医院重症医学科,广西 钦州 535000;
3. 广东药科大学第一附属医院内二科,广东 广州 510080
2. Intensive Care Unit, First Municipal Hospital of Qinzhou, Qinzhou 535000, China;
3. First Affiliated Hospital of Guangdong Pharmaceutical University, Guangzhou 510080, China
我国已鉴定的毒蕈种类超过430余种,近10余年来,突发公共卫生事件报告管理信息系统统计的毒蕈中毒人数超过3700例,死亡约786例[1-3]。90%~95%的死亡由鹅膏菌属毒蕈所致,主要包括灰花纹鹅膏、致命鹅膏和裂皮鹅膏等,均为东亚地区特有的剧毒品种[4-5]。α-鹅膏毒肽和鬼笔环肽是鹅膏菌最重要的2大类致死性毒素,可导致人体多个器官的损害,临床分为肝损伤型、肾损伤型、胃肠损伤型和神经损伤型等,但罕见混合型鹅膏菌中毒和横纹肌溶解的报道[6-8]。我院重症监护病房(ICU)抢救了4例罕见毒灰花纹鹅膏菌和裂皮鹅膏菌混合中毒伴横纹肌溶解患者,现将中毒特征、治疗方法和研究进展报道如下。
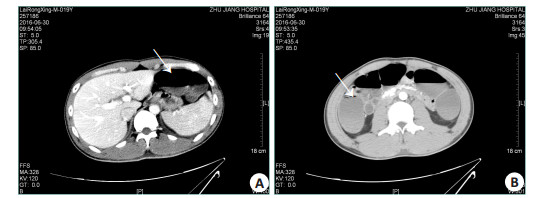
1 资料和方法 1.1 病例资料女性1例,38岁,男性3例,年龄分别为15、19、21岁。病例患者既往身体均健康,无外伤史,无特殊用药史等。因误食自采野生菌汤共约1.5 kg(15、38岁患者各误食约500 mL;19、21岁患者各约250 mL),约8 h后出现腹痛、腹泻和呕吐等症状,24 h后到当地医院行催吐、洗胃、导泻和补液等治疗,3~4 d后因病情急剧加重先后转入我院ICU抢救,其中,38、15岁患者表现为肝肾功能衰竭、重度凝血异常和低血压休克等。转入ICU时开始出现昏迷,格拉斯哥昏迷评分均为3分。血氨浓度分别为78、69 μmol/L。血气分析提示重度代谢性酸中毒,动脉血乳酸水平分别为18、7.7 mmol/L。伴有急性胃肠损伤,血淀粉酶和脂肪酶升高,腹部影像学可见明显的肠道水肿、扩张和积液。另2例为19、21岁男性患者,误食野生菌量减半。临床表现与前者相似,器官功能损害程度轻,未出现神志改变,但急性胃肠损伤程度相对较重,典型影像征象见图 1。此外,4例均伴有横纹肌溶解,表现为乏力、肌肉酸痛、茶色尿和肌酶急剧升高。血肌红蛋白浓度为135~6567 μg/L(中位数2247 μg/L,正常范围20~80 μg/L),血肌酸激酶(CK)水平为315~108 400 U/L(中位数16 820 U/L,正常范围26~140 U/L),血肌酸激酶同工酶(CK-Mb)水平为88~2502 U/L(中位数493 U/L,正常范围0~24 U/L)。4例患者住ICU期间主要的器官功能指标均值(表 1)。
|
图 1 19岁中毒患者腹部CT影像学改变 Figure 1 Contrast- enhanced abdominal computed tomography images of a 19- year- old patient with poisoning. A: Arrow shows gastric distension and residuals; B: Arrow shows intestinal wall edema, dilation and stasis |
| 表 1 4例患者住ICU期间主要器官功能指标 Table 1 Indices of major organ function in the 4 poisoned patients during their stay in the intensive care unit (Mean±SD) |
现场采集的剩余毒蕈和血标本送广州分析测试中心检测,经大体形态观察和生化检验,明确为灰花纹鹅膏及裂皮鹅膏菌。患者转入ICU后,继续给予导泻,促进毒物排泄;积极纠正水、电解质和酸碱紊乱;给予护肝、高渗葡萄糖、大剂量维生素C、还原型谷胱甘肽等对症支持治疗。在此基础上,4例均行Seldinger法穿刺深静脉、置管行血液净化和血液灌流。连续性血液净化(机型Prisma Flex,滤器型号M100,CVVH模式,血泵流速200 mL/min)采用后稀释法,置换液流速2300 mL/h,持续5~7 d;血液灌流(灌流器型号YTS-180,血泵流速150 mL/min)1次/d,每次2 h,持续5~7 d。此外,19、21岁患者还分别行血浆置换治疗(血浆分离器为费森P2S型号,血泵流速为120 mL/min),共2~3次。置换量按60 mL/kg体质量计算,同时补充新鲜血浆和凝血因子。上述治疗均使用体外枸橼酸钠抗凝。其他治疗包括静脉输注人血白蛋白20 g/d、甲基泼尼松龙40 mg/d、大剂量维生素C和葡萄糖溶液等,连用4 d。每日监测各器官功能的变化情况,监测内环境,维持内环境稳定。
2 结果19岁患者连续7 d血液净化、间断7次血液灌流;21岁患者经连续5 d血液净化、间断5次血液灌流治疗。其次,2例患者还分别行血浆置换2~3次。血液净化的置换液总量分别为238、170 L,血浆置换量为60 mL/kg体质量,共置换出黑褐色血浆分别为4000、8000 mL。血浆置换后,肝功能和凝血指标较快改善,病情好转,转出ICU,器官功能恢复正常后出院,随访1月恢复良好,无后遗症。住ICU时间分别为7、5 d,总住院时间均为16 d。38、15岁患者入院时已呈深昏迷状态,器官功能损害严重,伴有凝血异常、代谢性酸中毒和低血压休克,需使用大剂量血管活性药物。经机械通气,持续血液净化和血液灌流等综合治疗2~3 d,病情迅速恶化死亡,住ICU时间分别为4 d、1 d。
3 讨论鹅膏毒肽和鬼笔环肽是鹅膏菌最重要的2类致死性毒素,前者主要损伤肝细胞,导致急性肝衰竭[6]。鹅膏毒肽的中毒机制包括抑制真核细胞RNA聚合酶Ⅱ的活性,诱导细胞凋亡和过氧化损伤等[9-11]。鬼笔环肽则通过破坏球状肌动蛋白与丝状肌动蛋白之间的偶联,破坏细胞膜的功能和干扰能量代谢[6, 8]。鹅膏菌毒素还对肾血管内皮细胞、凝血系统、中枢神经系统及其他组织器官有毒性作用,2类毒素其致人和动物的死亡剂量分别为0.1、2 mg/kg[8]。
根据鹅膏毒肽对人体造成的主要损害,临床将鹅膏菌中毒分为急性肝损伤、肾损伤、胃肠损伤和神经系统损伤等类型[1, 5, 8]。4例中毒事件患者误食的毒蕈种类为灰花纹鹅膏及裂皮鹅膏,临床特征与肝损伤型毒蕈中毒相仿,伴有急性肾损伤、胃肠功能障碍和横纹肌溶解等多系统重叠或序贯损害,病情较为严重。毒蕈中毒引起横纹肌溶解多见于油黄口蘑和亚黑红菇中毒,致病毒素为环丙-2-烯羧酸[5, 12-16]。混合型鹅膏菌中毒伴横纹肌溶解的病例则罕见报道[1, 17-20]。本文4例混合型中毒患者的临床表现、肌酶和肌红蛋白急剧升高、缺少溶血证据和特殊用药史等特点,支持横纹肌溶解的诊断,其机制还有待于进一步的研究[12]。4例患者的病情演变过程符合鹅膏菌中毒的特点,潜伏期约为8 h,初期症状为恶心、呕吐、腹痛、腹泻等胃肠炎表现,随后的1~2 d内症状减轻,但肝、肾和神经等组织器官损害仍在加重,第3~4天出现典型的肝衰竭症状,多器官功能损伤或昏迷等,2例在转入ICU后4 d内死亡。
鹅膏菌中毒缺乏特效药,常用的毒蕈中毒解毒药物如青霉素、阿托品、巯基解毒药和糖皮质激素等效果欠佳,早期催吐、洗胃、导泻、灌肠和输液利尿,迅速排出尚未吸收的毒素,打断鹅膏毒肽肠肝循环是提高救治成功的关键[5, 8]。其中,充分利尿是简单和有效的毒素清除方法,清除量是血浆置换的2~3倍,两种方法在24 h内可分别清除20~35 μg和10 μg的鹅膏毒肽[21]。Enjalbert等[22]发现水飞蓟素和大剂量N-乙酰半胱氨酸有较好的解毒效果,通过与转运蛋白竞争结合、抑制肿瘤坏死因子TNF-α的释放和清除氧自由基等,减少了毒素吸收、细胞凋亡和过氧化损伤。水飞蓟素的使用宜早不宜迟,每日用量为33~50 mg/kg[5]。近年来发现,多粘菌素B能够与鹅膏毒肽竞争结合真核细胞RNA聚合酶Ⅱ的靶点,体内体外实验表明能减少50%~100%中毒动物的死亡,是一个有前景的疗法[23]。血液净化治疗鹅膏菌中毒疗效肯定,鹅膏毒肽属于中分子物质,相对分子质量约为903 g/mol,可被血液净化清除[24-25]。血液净化联合血液灌流序贯治疗的优势更为明显,由于鹅膏毒肽为含有苯环的双环肽结构分子,中性大孔吸附树脂灌流器有较好的吸附能力,提高了毒物清除的效果[26-27]。血浆置换治疗鹅膏菌中毒还存在争议,有学者提出应在中毒的早期进行,后期(1~2 d后)由于鹅膏毒素在血液中的浓度较低,效果并不理想,但对保持内环境稳定和避免行肝移植手术仍然有益[28]。也有研究显示,分层血浆置换可以有效清除与转运蛋白结合的鹅膏毒素,改善临床症状和减少进行肝移植手术的比例[29]。
本文4例患者中毒已属中晚期,并发肝、肾、中枢神经系统和横纹肌溶解等多器官功能衰竭,治疗采用了高强度血浆置换、血液灌流和长时程的血液净化,取得了2例治愈,2例死亡的效果。死亡原因与混合中毒、毒蕈摄入量过大,缺少早期针对性和多器官功能损害较严重等有关。4例的救治经验可为灰花纹鹅膏菌和裂皮鹅膏菌混合中毒的治疗提供参考。
| [1] |
周静, 袁媛, 郎楠, 等. 中国大陆地区蘑菇中毒事件及危害分析[J].
中华急诊医学杂志, 2016, 25(6): 724-8.
|
| [2] |
王锐, 高永军, 丁凡, 等. 中国2004-2011年毒蕈中毒事件分析[J].
中国公共卫生, 2014, 30(2): 158-61.
DOI: 10.11847/zgggws2014-30-02-10. |
| [3] |
刘建平, 刘于飞, 袁俊, 等. 2007-2011年广州市毒蘑菇中毒流行病学调查分析[J].
医学动物防制, 2013, 12(9): 992-4.
|
| [4] |
Chen ZH, Zhang P, Zhang ZG. Investigation and analysis of 102 mushroom poisoning cases in southern China from 1994 to 2012[J].
Fungal Diversity, 2014, 64(1): 123-31.
DOI: 10.1007/s13225-013-0260-7. |
| [5] |
陈作红. 2000年以来有毒蘑菇研究新进展[J].
菌物学报, 2014, 33(3): 493-516.
|
| [6] |
Tang S, Zhou Q, He Z, et al. Cyclopeptide toxins of lethal amanitas: compositions, distribution and phylogenetic implication[J].
Toxicon, 2016, 120(2016): 78-88.
|
| [7] |
魏佳会, 吴剑峰, 陈佳, 等. 12种剧毒鹅膏菌的肽类毒素成分鉴定及其相对含量差异比较研究[J].
分析化学, 2017, 45(6): 817-23.
DOI: 10.11895/j.issn.0253-3820.170001. |
| [8] |
Garcia J, Costa VM, Carvalho A, et al. Amanita phalloides poisoning: Mechanisms of toxicity and treatment[J].
Food Chem Toxicol, 2015, 86(3): 41-55.
|
| [9] |
张蕊, 图力古尔. 鹅膏毒肽与RNA聚合酶Ⅱ相互作用的研究进展[J].
食用菌学报, 2012, 16(2): 111-6.
|
| [10] |
Diaz JH. Amatoxin- Containing mushroom poisonings: species, toxidromes, treatments, and outcomes[J].
Wilderness Environ Med, 2018, 29(1): 111-8.
DOI: 10.1016/j.wem.2017.10.002. |
| [11] |
Karvellas CJ, Tillman H, Leung AA, et al. Acute liver injury and acute liver failure from mushroom poisoning in North America[J].
Liver Int, 2016, 36(7): 1043-50.
DOI: 10.1111/liv.13080. |
| [12] |
张婷, 傅晓骏. 毒蕈中毒致横纹肌溶解并多脏器衰竭案例报道[J].
中国中西医结合肾病杂志, 2017, 18(4): 355-6.
|
| [13] |
王晋鹏, 黄新文, 郑保健. 以横纹肌溶解为特征的急性毒蕈中毒临床分析[J].
上海预防医学, 2015, 24(8): 516-7.
|
| [14] |
Cho JT, Han JH. A case of mushroom poisoning with russula subnigricans: development of rhabdomyolysis, acute kidney injury, cardiogenic shock, and death[J].
J Korean Med Sci, 2016, 31(7): 1164-7.
DOI: 10.3346/jkms.2016.31.7.1164. |
| [15] |
Lin S, Mu M, Yang F, et al. Russula subnigricans poisoning: from gastrointestinal symptoms to rhabdomyolysis[J].
Wilderness Environ Med, 2015, 26(3): 380-3.
DOI: 10.1016/j.wem.2015.03.027. |
| [16] |
Laubner G, Mikulevičienė G. A series of cases of rhabdomyolysis after ingestion of Tricholoma equestre[J].
Acta Medica Lituanica, 2016, 23(3): 193-7.
|
| [17] |
韩小彤, 周茜, 陈芳, 等. 2例灰花纹鹅膏中毒救治分析[J].
中华急诊医学杂志, 2016, 25(8): 1016-9.
|
| [18] |
彭淑娟, 李承军, 邵维斌, 等. 鹅膏菌中毒20例临床分析[J].
浙江临床医学, 2014, 16(8): 1293-5.
|
| [19] |
王跃进, 钟辉, 葛凤台, 等. 一起误食条纹毒鹅膏菌中毒报告[J].
中华预防医学杂志, 1996, 30(1): 11-5.
|
| [20] |
陈文博, 陈作红, 付豹, 等. 欧氏鹅膏菌中毒致可逆性急性肾衰竭两例报道并文献复习[J].
中国全科医学, 2017, 20(23): 2922-4.
|
| [21] |
陈作红, 张志光. 蘑菇毒素及其中毒治疗(I)--鹅膏肽类霉素[J].
实用预防医学, 2003, 10(2): 260-2.
|
| [22] |
Enjalbert F, Rapior S, Nouguier-Soulé J, et al. Treatment of amatoxin poisoning: 20-year retrospective analysis[J].
J Toxicol Clin Toxicol, 2002, 40(6): 715-57.
DOI: 10.1081/CLT-120014646. |
| [23] |
Garcia J, Costa VM, Carvalho AT, et al. A breakthrough on Amanita phalloides poisoning: an effective antidotal effect by polymyxin B[J].
Arch Toxicol, 2015, 89(12): 2305-23.
DOI: 10.1007/s00204-015-1582-x. |
| [24] |
毕喜兵, 牛明华. 蘑菇中毒肝脏损害的治疗体会[J].
中国医药指南, 2014, 10(7): 39-41.
|
| [25] |
张秀尧, 蔡欣欣. 超高效液相色谱三重四极杆质谱联用法快速检测尿液和血浆中鹅膏毒肽和鬼笔毒肽[J].
分析化学, 2010, 38(1): 39-44.
|
| [26] |
杨武, 陈军华, 温隆青, 等. 床边血液灌流联合血浆置换治疗重度蘑菇中毒效果[J].
中国现代医生, 2015, 53(30): 58-60, 64.
|
| [27] |
Wittebole X, Hantson P. Use of the molecular adsorbent recirculating system (MarsTM) for the management of acute poisoning with or without liver failure[J].
Clin Toxicol, 2011, 49(9): 782-93.
DOI: 10.3109/15563650.2011.624102. |
| [28] |
Stankiewicz R, Lewandowski Z, Kotulski M, et al. Effectiveness of fractionated plasma separation and absorption as a treatment for amanita phalloides poisoning[J].
Ann Transplant, 2016, 21(4): 428-32.
|
| [29] |
Pillukat MH, Schomacher T, Baier P, et al. Early initiation of Mars® dialysis in Amanita phalloides- induced acute liver injury prevents liver transplantation[J].
Ann Hepatol, 2016, 15(5): 775-87.
|
 2018, Vol. 38
2018, Vol. 38

