2. 中南大学湘雅三医院 泌尿外科,湖南 长沙 410013
2. Department of Urology, Third Xiangya Hospital of Central South University, Changsha 410013, China
真菌性尿路感染属特殊类型的尿路感染,念珠菌是原发性累及泌尿生殖最常见的真菌,是院内真菌尿路感染最常见的病原体[1-2]。对于真菌性尿路感染目前公认的首选治疗是口服氟康唑或氟胞嘧啶,或者静脉滴注两性霉素B(AmB)或AmB脂质体。AmB膀胱冲洗也是一种可选择的方法,常用的方法包括持续膀胱冲洗和间断冲洗[1, 3-4]。
随着抗菌药物的滥用,已有部分念珠菌对氟康唑耐药,而其他常见的抗真菌药物譬如伊曲康唑、伏立康唑口服后在尿路的浓度并不高。AmB全身用药,不良反应大,严重限制了其临床应用[5-8],因此面对真菌性尿路感染特别是氟康唑耐药的念珠菌感染可供选择的药物并不多,因此寻找新的治疗真菌性尿路感染的方法是一个迫切的问题。采用AmB冲洗膀胱治疗真菌性尿路感染的疗效和安全性一直存在争议,并缺乏大样本、多中心的高质量临床研究,且目前国内外没有针对AmB膀胱冲洗治疗真菌性尿路感染的荟萃分析。因此,本文通过系统评价现有的临床试验,以期对膀胱冲洗治疗真菌性尿路感染的有效性和安全性进行评估,为寻找解决真菌性尿路感染治疗难题提供参考依据。
1 材料和方法 1.1 文献检索采用循证学方法,计算机检索Cochran图书馆注册临床对照试验数据库2017年第12期,PubMed、EMBase、Web of Knowledge数据库、中国生物医学文献数据库、中国期刊全文数据库、万方数据库、维普中文科技期刊数据库,文献检索时间从建库至2018年3月,同时查阅检索结果中所附相似文献及参考文献。英文检索策略为:(“Amphotericin B”OR“AmB-D”)AND(“Bladder Irrigation”OR“Bladder washout”);中文检索为:(两性霉素B)AND(膀胱冲洗OR膀胱灌洗)。
1.2 文献纳入、排除标准 1.2.1 文献纳入标准临床对照试验;治疗组使用AmB膀胱冲洗,对照组使用其他药物或安慰剂治疗;主要疗效判断采取定性指标。
1.2.2 文献排除标准非临床试验;无对照组;重复的文献。
1.3 疗效及安全性判断指标根据临床症状是否消失及尿液真菌学检查是否转阴判断疗效,分为治愈、好转、无效、复发及死亡,其中治愈及好转为有效。安全性指标主要分析治疗相关不良事件的发生情况。
1.4 资料提取及质量评价制定文献数据提取表,由2位研究者独立阅读文献并提取相关信息,包括第一作者姓名、发表年份、研究国家、试验组和对照组有效的例数、不良事件的发生例数等,并根据Cochirane系统评价手册推荐的质量评价标准评价纳入研究的质量。对数据提取有不同意见,通过协商达成一致,如遇分歧提交第三位研究者讨论。
1.5 统计学分析使用Review Manager 5.3软件。采用卡方检验(α=0.05)。各纳入试验间如不存在异质性时,以固定效应模型进行meta分析;存在异质性时,找寻产生异质性的原因,并采取亚组分析和敏感性分析,尽可能消除异质性,如不能消除则采用随机效应模型进行mata分析。对有效率比较采取优势比(OR)及其95% CI表示,P<0.05被认为差异有统计学意义。绘制漏斗图,分析是否存在发表偏倚。
2 结果 2.1 文献检索结果一共检索到96篇文献,剔除重复文献后共检索出文献69篇,其中英文文献64篇,中文文献5篇,通过阅读标题和摘要,排除33篇文献,剩余36篇文献通过阅读全文作进一步的筛选,排除综述、评论、无对照组的研究,最终纳入9篇研究。
2.2 文献质量评价纳入的9篇文献总体质量一般,有5篇文献提及了随机方法,但是只有1篇文献实施了盲法对照[9]。有一篇研究是回顾性的队列研究,其余均为前瞻性的随机对照或队列研究,对疗效判断的标准,纳入的9项研究基本一致。
2.3 资料提取结果根据以上规定资料提取文献中相关信息,提取结果见表 1。
| 表 1 纳入文献的基本特征 Table 1 Contents of included studies |
9项研究共纳入853例患者,AmB冲洗组的有效率显著高于对照组[OR=2.66,95% CI(1.54,4.60),P= 0.0005],但存在一定的异质性(P=0.03,I2=53%),故采用随机效应模型进行分析(图 1)。
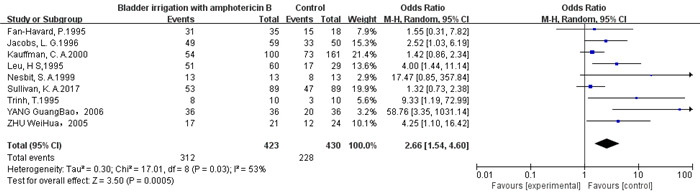
|
图 1 AmB膀胱冲洗与对照组治疗有效性的meta分析 Figure 1 Meta-analysis of the efficacy of bladder irrigation with amphotericin B and control treatments. |
通过对文献进行分析,考虑异质性的来源是由于对照组的不同所导致的,有1篇研究为安慰剂对照,有5篇研究以口服氟康唑治疗为对照,因此,我们就口服氟康唑组和AmB膀胱冲洗对真菌性尿路感染的治疗疗效进行亚组分析,共5篇研究纳入690例患者,各组间无统计学异质性(P=0.32,I2=14%),故采用固定效应模型进行分析。分析结果显示,AmB膀胱冲洗组治疗真菌性尿路感染的效果高于口服氟康唑组[OR=1.66,95%CI(1.2,2.3),P=0.002](图 2)。
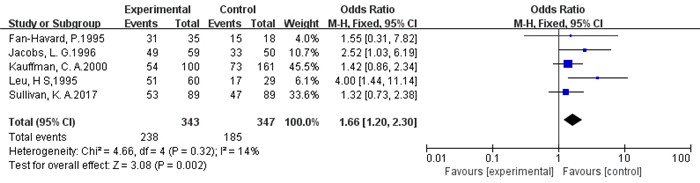
|
图 2 AmB膀胱冲洗与口服氟康唑治疗有效性的meta分析 Figure 2 Meta-analysis of the efficacy of bladder irrigation with amphotericin B and oral fluconazole. |
主要的不良反应集中在AmB膀胱冲洗导致的肾功能损伤、血尿,以及使用氟康唑、酮康唑所导致的肝酶增高、皮疹、低血糖等。仅有5项研究提供了相对完整的不良反应数据,对这5项研究的不良反应发生率进行meta分析,各组间无统计学异质性(P=0.23,I2=29%),故采用固定效应模型进行分析。结果显示,AmB膀胱冲洗组治疗真菌性尿路感染的不良反应发生率低于对照组[OR=0.34,95%CI(0.15, 0.76),P=0.008](图 3)。
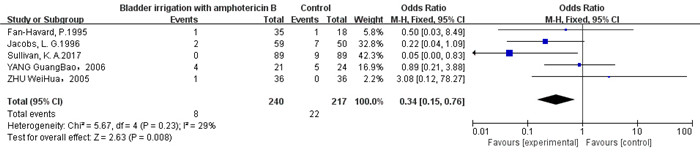
|
图 3 AmB膀胱冲洗与对照组治疗真菌性尿路感染不良反应发生率的meta分析 Figure 3 Meta-analysis of adverse events associated with bladder irrigation with amphotericin B and control treatments. |
利用Review Manager 5.3软件绘制Funnel plot,结果表明AmB膀胱冲洗与口服氟康唑治疗真菌性尿路感染存在发表偏倚的可能性小,AmB膀胱冲洗与对照组治疗真菌性尿路感染不良反应发生率,存在发表偏倚的可能性大。
3 讨论AmB膀胱冲洗也是一种治疗真菌性尿路感染择的方法,包括持续膀胱冲洗和间断冲洗[18]。19世纪70年代,研究发现AmB膀胱冲洗可用于治疗真菌尿路感染[19],随后又有多项研究证实AmB膀胱冲洗治疗真菌性尿路感染的效果[20-23]。持续膀胱冲洗的治疗效果优于间断冲洗,并且浓度越大,其细菌的清除率也越高[13, 24]。
关于患者能否从膀胱冲洗抗真菌药物中获益及其安全性如何,国内外学术界一直存在着争议,发现AmB膀胱冲洗第1天的真菌清除率高于氟康唑口服治疗,但治疗后7 d,AmB膀胱冲洗组的患者真菌清除率与氟康唑口服组无显著性差异[15]。Drew等[25]认为AmB膀胱冲洗在治疗真菌性尿路感染的方法不够确切,而且治疗的价值也不清楚,因此呼吁停止AmB膀胱冲洗治疗真菌性尿路感染。但因氟康唑能够覆盖的病原体有限,而大部分抗真菌药物在尿路中的浓度并不高,可供选择的方案不多,因此早在2005年Wise[26]就提出应该保留AmB膀胱冲洗用于治疗真菌性尿路感染。而在2015年尿路感染诊断与治疗中国专家共识AmB膀胱冲洗(5~7 d)对氟康唑耐药的念珠菌属有效,可有效清除念珠菌尿,但很快复发[1],这一观点的循证学证据来源于2009年的一项meta分析,但该meta分析仅纳入3项研究,而且研究指出在治疗后的第1天AmB膀胱冲洗的效果高于口服氟康唑,但是第5天后两组效果无显著性差异[12]。
本研究通过meta分析发现AmB膀胱冲洗治疗真菌性尿路感染的效果高于对照组,这一结果与文中纳入的文献的结果是一致的,但是由于对照组没有采取同样的治疗,与对照组相比,膀胱冲洗得到较好的疗效是否与这些附加的治疗措施有一定关系不能除外,因此,结果的说服力可能受到一定的影响,因此我们再次进行了亚组分析,将一致采用氟康唑口服治疗作为对照组进行亚组分析,发现在治疗效果方面,AmB膀胱冲洗组是显著高于氟康唑口服组,但是由于研究有限,因此缺乏膀胱冲洗是否复发的研究的比较。
AmB静脉滴注的不良反应明显,主要包括肾毒性、心脏毒性、即刻输注毒性等[27-30]。与氟康唑相比,AmB静脉滴注治疗在治疗真菌性尿路感染所发生的不良反应更多[31-33]。两性霉素以局部给药的方法如膀胱冲洗其安全性也是我们值得探究的地方,我们对5项有完整不良反应数据的研究进行meta分析发现,AmB膀胱冲洗组的不良反应发生率相对于对照组更低,这可能与AmB是局部用药,对照组大多数为全身用药所导致。AmB冲洗组主要的不良反应集中在AmB膀胱冲洗导致的肾功能损伤、血尿两方面,尽管其发生率低,但在临床使用中仍值得关注。
本研究的局限性在于纳入研究的方法学质量一般,大部分的研究因为需要进行膀胱冲洗的操作,并未采取盲法,且总体样本量偏小,特别是在不良反应发生率的分析上,有选择性偏倚,从而降低了meta分析结果的论证强度。
综上所述,通过对现有文献进行meta分析表明,AmB膀胱冲洗可以提高真菌性尿路感染治疗的有效率,加快病原清除和症状恢复,且不良反应少,但是,能否作为首选治疗手段还有待更大样本的高质量临床对照研究证实。
| [1] |
尿路感染诊断与治疗中国专家共识编写组. 尿路感染诊断与治疗中国专家共识(2015版)[J].
中华泌尿外科杂志, 2015, 36(4): 245-8.
|
| [2] |
Bischoff S, Walter T, Gerigk M, et al. Empiric antibiotic therapy in urinary tract infection in patients with risk factors for antibiotic resistance in a German emergency department[J].
BMC Infect Dis, 2018, 18(1): 56.
DOI: 10.1186/s12879-018-2960-9. |
| [3] |
Infectious Diseases Society of Taiwan. Guidelines for the use of antifungal agents in patients with invasive fungal infections in Taiwan--revised 2009[J].
J Microbiol Immunol Infect, 2010, 43(3): 258-63.
DOI: 10.1016/S1684-1182(10)60041-2. |
| [4] |
Alfouzan WA, Dhar R. Candiduria: Evidence-based approach to management, are we there yet[J].
? J Mycol Med, 2017, 27(3): 293-302.
DOI: 10.1016/j.mycmed.2017.04.005. |
| [5] |
Tiphine M, Letscher-Bru V, Herbrecht R. Amphotericin B and its new formulations: pharmacologic characteristics, clinical efficacy, and tolerability[J].
Transpl Infect Dis, 1999, 1(4): 273-83.
DOI: 10.1034/j.1399-3062.1999.010406.x. |
| [6] |
Santos DCMD, de Souza MLS, Teixeira EM, et al. A new nanoemulsion formulation improves antileishmanial activity and reduces toxicity of amphotericin B[J].
J Drug Target, 2018, 26(4): 357-64.
DOI: 10.1080/1061186X.2017.1387787. |
| [7] |
Tonin FS, Steimbach LM, Borba HH, et al. Efficacy and safety of amphotericin B formulations: a network meta-analysis and a multicriteria decision analysis[J].
J Pharm Pharmacol, 2017, 69(12): 1672-83.
DOI: 10.1111/jphp.2017.69.issue-12. |
| [8] |
Baqnis CI, Deray G. Amphotericin B nephrotoxicity[J].
Saudi J Kidney Dis Transpl, 2002, 13(4): 481-91.
|
| [9] |
Kauffman CA, Vazquez JA, Sobel JD, et al. Prospective multicenter surveillance study of funguria in hospitalized patients[J].
Clin Infect Dis, 2000, 30(1): 14-8.
DOI: 10.1086/313583. |
| [10] |
杨光宝, 何扳龙. 二性霉素B膀胱冲洗治疗真菌性膀胱炎疗效分析[J].
邯郸医学高等专科学校学报, 2006, 19(4): 297-8.
|
| [11] |
Sullivan KA, Caylor MM, Lin FC, et al. Comparison of amphotericin B bladder irrigations versus fluconazole for the treatment of Candiduria in intensive care unit patients[J].
J Pharm Pract, 2017, 30(3): 347-52.
DOI: 10.1177/0897190016645032. |
| [12] |
Jacobs LG, Skidmore EA, Freeman K, et al. Oral fluconazole compared with bladder irrigation with amphotericin B for treatment of fungal urinary tract infections in elderly patients[J].
Clin Infec Dis, 1996, 22(1): 30-5.
DOI: 10.1093/clinids/22.1.30. |
| [13] |
Leu HS, Huang CT. Clearance of funguria with short-course antifungal regimens: a prospective, randomized, controlled study[J].
Clin Infect Dis, 1995, 20(5): 1152-7.
DOI: 10.1093/clinids/20.5.1152. |
| [14] |
Nesbit S, Katz LE, Mcclain BW, et al. Comparison of two concentrations of amphotericin B bladder irrigation in the treatment of funguria in patients with indwelling urinary catheters[J].
Am J Health Syst Pharm, 1999, 56(9): 872-5.
|
| [15] |
Trinh T, Simonian J, Vigil S, et al. Continuous versus intermittent bladder irrigation of amphotericin B for the treatment of candiduria[J].
J Urol, 1995, 154(6): 2032-4.
DOI: 10.1016/S0022-5347(01)66683-7. |
| [16] |
Fan-Havard P, O'donovan C, Smith SM, et al. Oral fluconazole versus amphotericin B bladder irrigation for treatment of candidafunguria[J].
Clin Infect Dis, 1995, 21(4): 960-5.
DOI: 10.1093/clinids/21.4.960. |
| [17] |
朱卫华, 马峰. 两性霉素B膀胱冲洗治疗尿路真菌感染临床分析[J].
中外医疗, 2015, 18(54): 127-8+131.
|
| [18] |
Cobo RP, Aguado García JM, Lumbreras BC, et al. Current treatment of candidemia in non-neutropenic patients. Amphotericin B or fluconazole?A retrospective study of 62 consecutive patients[J].
Rev Clin Esp, 1997, 197(12): 799-803.
|
| [19] |
Gj W, Wainstein S, Goldberg P, et al. Candidal cystitis. management by continuous bladder irrigation with amphotericin B[J].
JAMA, 1973, 224(12): 1636-7.
DOI: 10.1001/jama.1973.03220260052013. |
| [20] |
Gj W, Kozinn PJ, Goldberg P. Amphotericin B as a urologic irrigant in the management of noninvasive candiduria[J].
J Urol, 1982, 128(1): 82-4.
DOI: 10.1016/S0022-5347(17)52765-2. |
| [21] |
Hsu CC, Ukleja B. Clearance of candida colonizing the urinary bladder by a two-day amphotericin B irrigation[J].
Infection, 1990, 18(5): 280-2.
DOI: 10.1007/BF01647004. |
| [22] |
Fong IW, Cheng PC, Hinton N. Fungicidal effect of amphotericin B in urine:in vitro study to assess feasibility of bladder washout for localization of site of candiduria[J].
Antimicrob Agents Chemother, 1991, 35(9): 1856-9.
DOI: 10.1128/AAC.35.9.1856. |
| [23] |
Montgomery PA, Woster PS, Jacobson PA. Criteria for use of amphotericin B bladder irrigation in adult inpatients[J].
Clin Pharm, 1992, 11(9): 809-10.
|
| [24] |
Gnau T. Amphotericin B dosage for bladder irrigation[J].
Am J Hosp Pharm, 1992, 49(11): 2705-6.
|
| [25] |
Drew RH, Arthur RR, Perfect JR. Is it time to abandon the use of amphotericin B bladder irrigation[J].
? Clin Infect Dis, 2005, 40(10): 1465-70.
DOI: 10.1086/429722. |
| [26] |
Gj W. Do not abandon amphotericin B as an antifungal bladder irrigant[J].
Clin Infect Dis, 2005, 41(7): 1073-4.
|
| [27] |
Tuon FF, Amato VS, Penteado Filho SR. Bladder irrigation with amphotericin B and fungal urinary tract infection-systematic review with meta-analysis[J].
Int J Infect Dis, 2009, 13(6): 701-6.
DOI: 10.1016/j.ijid.2008.10.012. |
| [28] |
Hamill RJ. Amphotericin B formulations: a comparative review of efficacy and toxicity[J].
Drugs, 2013, 73(9): 919-34.
DOI: 10.1007/s40265-013-0069-4. |
| [29] |
Botero Aguirre JP, Restrepo Hamid AM. Amphotericin B deoxycholate versus liposomal amphotericin B: effects on kidney function[J].
Cochrane Database of Syst Rev, 2015, 23(11): CD010481.
|
| [30] |
Santos DCMD, de Souza MLS, Teixeira EM, et al. A new nanoemulsion formulation improves antileishmanial activity and reduces toxicity of amphotericin B[J].
J Drug Target, 2018, 26(4): 357-64.
DOI: 10.1080/1061186X.2017.1387787. |
| [31] |
Anaissie EJ, Darouiche RO, Abi-Said D, et al. Management of invasive candidal infections: results of a prospective, randomized, multicenter study of fluconazole versus amphotericin B and review of the literature[J].
Clin Infect Dis, 1996, 23(5): 964-72.
DOI: 10.1093/clinids/23.5.964. |
| [32] |
Pappas PG, Kauffman CA, Andes DR, et al. Clinical practice Guideline for the management of candidiasis: 2016 update by the infectious diseases society of america[J].
Clin Infect Dis, 2016, 62(4): e1-50.
DOI: 10.1093/cid/civ1044. |
| [33] |
Gurudevan S, Francis AP, Jayakrishnan A. Amphotericin B-albumin conjugates: synthesis, toxicity and anti-fungal activity[J].
Eur J Pharm Sci, 2018, 115(115): 167-74.
|
 2018, Vol. 38
2018, Vol. 38

