发育性髋关节发育不良(DDH)是小儿最常见、最复杂的四肢畸形疾病之一,严重影响小儿身心健康[1]。若在小儿发育早期给予及时正确的干预措施,可使髋臼正常发育[2],但是若错过出生后数月的最佳治疗时机,会导致部分患者成年后出现跛行、髋关节疼痛等症状[3],还可能造成终生的髋关节畸形[4-5],因而早期对小儿进行髋关节超声筛查是避免发生髋关节发育不良的重要手段之一。超声检查是目前临床上早期诊断DDH首选的影像诊断方法[6-7],尤其是对股骨头骨化中心尚未出现的4个月以下婴幼儿显示效果更好[8-9],可清晰显示髋关节及周围软组织解剖结构以及股骨头与髋臼的相对位置,直观观察髋关节的软骨和骨性结构,评估髋臼发育情况及股骨头位置。但目前在超声检查的准确性、稳定性和重复性方面还存在一定的质疑[10],因而提高超声检查早期DDH的临床诊断符合率,具有重要的临床意义。
小儿发育性髋关节发育不良的超声检查越来越受到重视,但其与先天性肌性斜颈的相关性研究国内外均鲜有报道。先天性肌性斜颈(CMT)是DDH发病的可能相关因素之一[11-12],但二者的发病相关性是否可以应用于DDH的早期筛查工作,是否有助于提高超声检查的临床诊断符合率,目前国内外尚未有相关研究和文献报道,国内各大型医院临床上也未开展有关CMT与DDH相关性筛查工作。本研究通过对DDH与CMT二者发病率以及不同分型之间的相关性进行专门的研究,分析它们之间的相互关系,为临床上推广新生儿DDH筛查提供一定的数据支持。
1 资料和方法 1.1 研究对象对2014年1月~2017年1月于我院就诊的5060例疑似DDH与CMT小儿进行常规超声检查。纳入标准:(1) 臀纹或大腿纹不对称、双髋关节不等齐及双下肢不等长、Barlow氏征或外展试验等阳性者;(2) 颈部无痛性肿块或头部偏斜者;(3) 患儿家长同意做超声检查者。排除标准:(1) 患儿患有其他关节病变,例如化脓性骨髓炎,滑膜炎及血友病等;(2) 患儿患有可以引起骨关节病变的疾病,例如幼儿特发性关节炎等;(3) 患儿患有其他颈部病变,例如颈部脓肿、淋巴管瘤等颈部包块者。患者年龄0~12月,均为单侧发病,其中疑似DDH患儿1274例,男性523例,女性751例;疑似CMT患儿3786例,男性1997例,女性1789例。
1.2 超声检查方法对所有实验对象进行髋关节超声检查,应用HITACHI EUB-7000HV彩色多普勒超声仪,高频线阵探头(5.0~7.5 MHz)。婴儿取侧卧位,下肢自然屈曲,家长协助,检查过程中保持患儿体位不变,保证探头声束始终与骨盆矢状面垂直,在获取标准切面后,观察其髋臼窝的骨性结构、髋臼窝的骨性缘、髋臼软骨及盂唇形态,测量髋关节α角、β角并对其进行分型。
同时对所有实验对象进行胸锁乳突肌超声检查,应用HITACHI EUB-7000HV彩色多普勒超声仪,高频线阵探头(7~12 MHz)。患儿取仰卧位或由家长横抱,颈部稍伸展,头颈略旋向对侧,充分暴露颈部。探头沿胸锁乳突肌自上而下纵向及横向扫查,观察胸锁乳突肌的形态、大小、内部肌肉纹理及其回声强度,并与健侧对比。测量两侧胸锁乳突肌前后径及左右径,一般以前后径为准;同时观察有无肿块,观察其位置、形态、大小、边界、内部回声以及肿块内部血流信号,测量动脉血流阻力指数。
检查操作中,为保证结果的准确性,进行髋关节检查时每侧髋关节的测量均是由两名接受过严格培训且有一定操作经验的超声医师交替完成,所有测量都在标准图像下进行,保存所有测量值,然后取其平均值,进行胸锁乳突肌检查时应由两名医师达成一致诊断。将所有实验对象按照患儿就诊来源不同进行分组:疑似DDH就诊的小儿分为A组,疑似CMT就诊的小儿分为B组,记录各患儿组别。所有实验对象均按照DDH和CMT超声诊断标准进行髋关节和胸锁乳突肌高频超声检查。按照超声检查结果将所有小儿再次进行分组:0组正常小儿,1组单纯GrafⅡa型小儿,2组单纯GrafⅡb型小儿,3组单纯GrafⅡc型小儿,4组单纯Graf D型小儿,5组单纯GrafⅢ型小儿,6组单纯GrafⅣ型小儿,7组单纯肿块型小儿,8组单纯非肿块型小儿,9组GrafⅡa复合肿块型小儿,10组GrafⅡb复合肿块型小儿,11组GrafⅡc复合肿块型小儿,12组Graf D复合肿块型小儿,13组GrafⅢ复合肿块型小儿,14组GrafⅣ复合肿块型小儿,15组GrafⅡa复合非肿块型小儿,16组GrafⅡb复合非肿块型小儿,17组GrafⅡc复合非肿块型小儿,18组Graf D复合非肿块型小儿,19组GrafⅢ复合非肿块型小儿,20组GrafⅣ复合非肿块型小儿。
1.3 超声诊断标准及分型GrafⅠ型(发育正常的髋关节,α角≥60°);GrafⅡa型(生理性的不成熟髋关节,60°>α角≥50°,婴儿<3个月);GrafⅡb型(发育不良的髋关节,60°>α角≥50°,婴儿>3个月);GrafⅡc型(明显发育不良,接近于脱位的髋关节,50°>α角≥43°,β角≤77°);Graf D型(髋关节脱位的第一阶段,50°>α角≥43°,β角>77°);GrafⅢ型和Ⅳ型均为脱位的髋关节,二者的区别在于其组织结构,即髋臼软骨被脱位的股骨头挤向上方为Ⅲ型,向下挤向原始髋臼为Ⅳ型)。
正常胸锁乳突肌声像图呈条带状低回声,其内显示线样高回声肌束膜沿肌肉长轴走行,左右对称。肿块型CMT声像图表现为胸锁乳突肌内实性团块,多累及胸锁乳突肌的下2/3段,或局限于胸骨束、锁骨束,可表现为高回声、等回声、低回声,团块周围围绕正常肌回声。非肿块型CMT声像图表现为胸锁乳突肌弥漫性或局限性回声增强,较健侧增厚或不增厚。
1.4 统计分析所有数据均应用SPSS20.0统计分析软件进行处理,不同DDH分型与不同CMT分型间是否有关联性单因素采用卡方检验,多因素采用对应分析法进行统计分析,疑似CMT就诊来源小儿中CMT患儿与颈部正常小儿在DDH检出率上的比较采用χ2检验。P<0.05为差异有统计学意义。
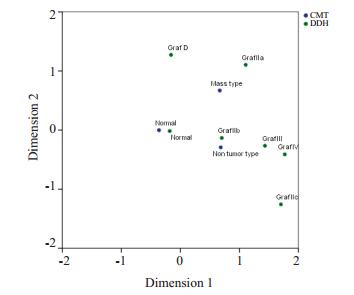
2 结果不同DDH分型与不同CMT分型间有关联性(χ2= 331.800,P<0.001),对应分析结果表明GrafⅡa型DDH小儿与肿块型CMT小儿有关联,GrafⅡb型GrafⅡc型、GrafⅢ型、GrafⅣ型DDH小儿与非肿块型CMT小儿有关联(图 1,表 1,2),疑似CMT就诊小儿中CMT患儿的DDH检出率显著高于颈部正常小儿(χ2=321.889,P<0.001,表 3)。DDH与CMT超声图像见(图 2,3)。
|
图 1 DDH与CMT不同分型对应分析图 Figure 1 Correspondence analysis diagram of different types of DDH and CMT. |
| 表 1 DDH与CMT不同类型列联表(超声检查结果) Table 1 Contingency table of the ultrasound examination results for diagnosis of different types of DDH and CMT |
| 表 2 DDH与CMT不同类型对应分析的统计量 Table 2 Statistics of correspondence analysis of different types of DDH and CMT |
| 表 3 DDH与CMT不同类型列联表(不同就诊来源) Table 3 Contingency table of diagnosis of DDH and CMT in children with suspected DDH or CMT and normal children |
|
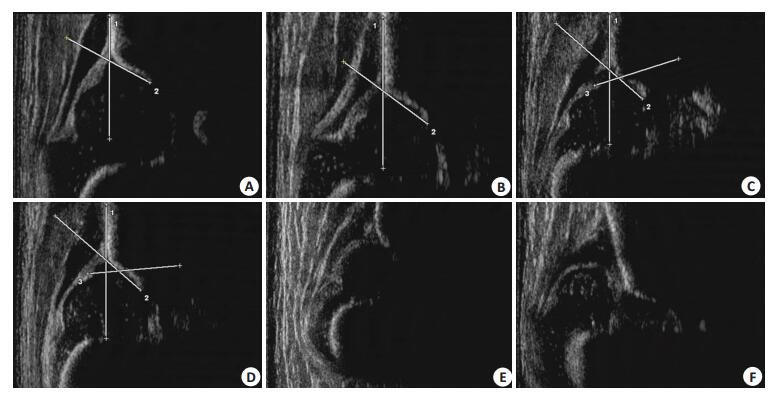
图 2 DDH不同分型超声图像 Figure 2 Ultrasound images of DDH. A:Ⅰtype; B:Ⅱa/Ⅱb type; C:Ⅱc type; D: Type; E: Ⅲ type; F: Ⅳ type. |
|
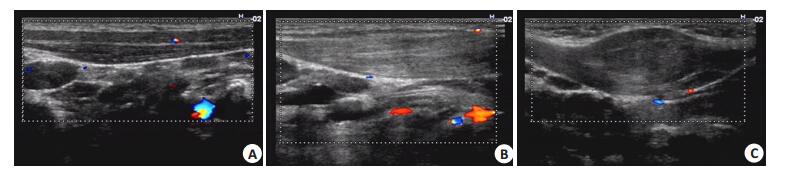
图 3 CMT不同分型超声图像 Figure 3 Ultrasound images of CMT. A: Normal image; B: Non mass; C: Mass. |
新生儿期是人体各器官组织生长发育最快的时期,也是诊断和治疗DDH的黄金时间[13]。髋关节超声普查,能使DDH患儿在新生儿期能接受治疗,阻止髋关节异常发育,保证了在髋关节发育的“黄金时间”内治疗,降低手术的几率[14-15],避免或减轻了患儿家庭的心理和经济负担。同时也为下一步临床治疗创造良好的条件,这完全符合我国预防为主的医疗方针政策。目前,在德国、奥地利、罗马尼亚等很多国家和地区已将超声检查作为早期诊断DDH的首选方法,甚至还将早期超声筛查DDH患儿纳入新生儿常规筛查的预防保健政策之中,经过多年的跟踪调查发现,通过这一举措使当地DDH的手术量大幅度降低[16-17]。但在我国受限于各地区经济和医疗水平的差异,以及超声检查准确性和稳定性的问题,大面积的小儿DDH筛查工作一直无法得到推广。DDH的发病因素较多中,CMT患儿同时患DDH的概率达11.6%~17.0%[18],检出率明显高于颈部正常的小儿[19],建议CMT患儿应同时行DDH临床检查及髋关节超声检查。本研究立足于提高超声检查DDH的准确性和稳定性,推动对院内就诊的新生儿进行DDH和CMT的筛查工作。
对本研究所获得结果,我们选择对应分析方法对DDH与CMT不同分型的相关关系进行分析,对应分析又称R-Q型因子分析,它是在R型因子分析和Q型因子分析的基础上发展起来的一种新的多元统计方法。对应分析的最大特点是可以在同一因子平面图上,根据样品点和变量点的分簇情况,分析样品之间、变量之间,以及样品和变量之间的相互关系,尤其是直接输出的概括性结果和对应分析图,形象直观的表达样品与变量间的关系[20-21]。由表 1和表 2可知,不同DDH分型与不同CMT分型间有关联性(χ2=331.800,P<0.01)。奇异值代表行变量和列变量间的相关系数, 这里在第一维度上的相关系数是0.247,惯量指的是特征根,用于说明各个维度能够解释列联表中两个变量间的联系程度,在第一和第二维度上的惯量值分别为0.061和0.005,对应右侧的惯量贡献比例分别为92.8%和7.2%,累积贡献比例为100.00%,表明这两个维度能够解释总信息量的100.00%,因此本二维图形完全可以反映DDH与CMT不同分型之间的信息。
图 1是对应分析最重要的结果—对应分析图,比较不同变量各个类别之间的关系,以坐标点(0,0) 为中心,将平面划分成不同的区域,位于相同区域的不同变量的分类点之间的关联较强。按照这样的规则[22-23],由图 1的对应分析图可以看出DDH与CMT的不同分型间存在一定的对应关系:DDH GrafⅡb、GrafⅢ型、GrafⅣ型、GrafⅡc型与非肿块型CMT相关联;DDH GrafⅡa型与肿块型CMT相关联。目前临床上多采用Graf法对小儿髋关节进行分型[24-25],这是在对髋关节超声图像结构观察分析的基础上,运用α角和β角对髋臼的形态进行量化,进而对髋关节的发育状况进行评价,它以α角来量化髋臼骨顶的发育程度,根据α角的大小将髋关节分为Ⅰ型、Ⅱ型和脱位型三大类,以β角来量化髋臼软骨顶的发育变化,在α角的基础上,结合β角的大小对髋关节进行进一步分类,将Ⅱ型又分为Ⅱa、Ⅱb、Ⅱc和D型等。CMT最初表现为新生儿颈部无痛性肿块,出生后3~4个月后肿块逐渐自行消失,大多在6个月后发生胸锁乳突肌挛缩。GrafⅡa型髋关节,患儿<3个月,属于生理性的不成熟髋关节,由于髋臼有良好的潜力,这类髋关节在蛙式位包裹后,能很好的发育,此时正好对应CMT的肿块期,经过按摩、理疗肿块可逐渐缩小以致消失。GrafⅡb~Ⅳ型,髋关节从发育不良到脱位,CMT患儿的胸锁乳突肌也逐渐开始挛缩,从而形成了DDH-GrafⅡa型与CMT-肿块型,DDH-GrafⅡb型、Ⅱc型、Ⅲ型、Ⅳ型与CMT-非肿块型的关联关系。
另外,在DDH患儿的检出率方面(表 3),全部研究对象中DDH患儿的检出率为12.8%,B组DDH患儿检出率为8.0%,低于A组DDH患儿检出率27.4%,但高于国外文献报道的1%~3%,同时患DDH与CMT的小儿检出率为8.2%,低于国外研究结果11.6~17.0%。分析上述结果的产生我们得出:全部DDH患儿的检出率远远高于国外研究结果,是由于本次研究只是纳入了来院就诊的疑似患儿,而不是进行全部新生儿的普查,受检小儿的基数不同所造成;同时患DDH与CMT的小儿检出率低于国外研究结果,是由于有早期大量未出现症状和体征的患儿,或由于受地域、经济条件、家长重视程度等各方面限制而不能来院检查的小儿,无法纳入整个研究所造成的;疑似CMT就诊小儿中CMT患儿的DDH检出率显著高于颈部正常小儿,提醒我们DDH与CMT发病的关联性,以及在疑似CMT人群中进行DDH筛查的必要性。
综合整个研究结果我们通过对DDH与CMT发病率的相关性进行严谨细致的研究,获得了DDH与CMT发病相关性上有明确的临床证据,同时在疑似CMT患儿的筛查过程中发现DDH患儿的发病率明显高于正常人群,以及二者在不同分型中的对应关系,都能进一步准确指导临床治疗,预防关节畸形及功能障碍。另外如能在临床上推广新生儿DDH筛查,对于提高患者的生活质量和减轻社会负担具有重要意义。
| [1] | Kotlarsky P, Haber R, Bialik V, et al. Developmental dysplasia of the hip: What has changed in the last 20 years[J]. ? World J Orthop, 2015, 6(11): 886-901. DOI: 10.5312/wjo.v6.i11.886. |
| [2] | Williams D, Protopapa E, Stohr K, et al. The most relevant diagnostic criteria for developmental dysplasia of the hip: a study of British specialists[J]. BMC Musculoskelet Disord, 2016, 17(6): 38. |
| [3] | Celiktas M, Kose O, Turan A, et al. Conversion of hip fusion to total hip arthroplasty: clinical, radiological outcomes and complications in 40 hips[J]. Arch Orthop Trauma Surg, 2017, 137(1): 119-27. DOI: 10.1007/s00402-016-2597-3. |
| [4] | Jackson JC, Runge MM, Nye NS. Common questions about developmental dysplasia of the hip[J]. Am Fam Physician, 2014, 90(12): 843-50. |
| [5] | Schwend RM, Shaw BA, Segal LS. Evaluation and treatment of developmental hip dysplasia in the newborn and infant[J]. Pediatr Clin North Am, 2014, 61(6): 1095-107. DOI: 10.1016/j.pcl.2014.08.008. |
| [6] | Ashby E, Roposch A. Diagnostic yield of sonography in infants with suspected hip dysplasia: diagnostic thinking efficiency and therapeutic efficiency[J]. AJR Am J Roentgenol, 2015, 204(1): 177-81. DOI: 10.2214/AJR.14.12477. |
| [7] | Hareendranathan AR, Mabee M, Punithakumar K, et al. Toward automated classification of acetabular shape in ultrasound for diagnosis of DDH: Contour alpha angle and the rounding index[J]. Comput Methods Programs Biomed, 2016, 129(3): 89-98. |
| [8] | Karnik AS, Karnik A, Joshi A. Ultrasound examination of pediatric musculoskeletal diseases and neonatal spine[J]. Indian J Pediatr, 2016, 83(6): 565-77. DOI: 10.1007/s12098-015-1957-2. |
| [9] | Mabee MG, Hareendranathan AR, Thompson RB, et al. An index for diagnosing infant hip dysplasia using 3-D ultrasound: the acetabular contact angle[J]. Pediatr Radiol, 2016, 46(7): 1023-31. DOI: 10.1007/s00247-016-3552-8. |
| [10] | Kyung BS, Lee SH, Jeong WK, et al. Disparity between clinical and ultrasound examinations in neonatal hip screening[J]. Clin Orthop Surg, 2016, 8(2): 203-9. DOI: 10.4055/cios.2016.8.2.203. |
| [11] | Joiner ER, Andras LM, Skaggs DL. Screening for hip dysplasia in congenital muscular torticollis: is physical exam enough[J]. J Child Orthop, 2014, 8(2): 115-9. DOI: 10.1007/s11832-014-0572-5. |
| [12] | Park HK, Kang EY, Lee SH, et al. The utility of ultrasonography for the diagnosis of developmental dysplasia of hip joint in congenital muscular torticollis[J]. Ann Rehabil Med, 2013, 37(1): 26-32. DOI: 10.5535/arm.2013.37.1.26. |
| [13] | Roposch A, Liu LQ, Hefti F, et al. Standardized diagnostic criteria for developmental dysplasia of the hip in early infancy[J]. Clin Orthop Relat Res, 2011, 469(12): 3451-61. DOI: 10.1007/s11999-011-2066-9. |
| [14] | Dagenais S, Garbedian S, Wai EK. Systematic review of the prevalence of radiographic primary hip osteoarthritis[J]. Clin Orthop Relat Res, 2009, 467(3): 623-37. DOI: 10.1007/s11999-008-0625-5. |
| [15] | Kocher MS. Ultrasonographic screening for developmental dysplasia of the hip: an epidemiologic analysis (Part II) J][J]. Am J Orthop (Belle Mead NJ), 2001, 30(1): 19-24. |
| [16] | Wicart P, Bocquet A, Gelbert N, et al. Congenital dislocation of the hip: Optimal screening strategies in 2014[J]. Orthop Traumatol Surg Res, 2014, 100(6, S): S339-47. DOI: 10.1016/j.otsr.2014.08.001. |
| [17] | Burnei G. Eradicating developmental dislocation of the hip: a national program in romania using the graf method of ultrasound examination[J]. Med Ultrason, 2014, 16(4): 391-2. |
| [18] | Wientroub S, Grill F. Ultrasonography in developmental dysplasia of the hip[J]. J Bone Joint Surg, 2000, 82(7): 1004-18. DOI: 10.2106/00004623-200007000-00012. |
| [19] | von Kries R, Ihme N, Oberle D, et al. Effect of ultrasound screening on the rate of first operative procedures for developmental hip dysplasia in Germany[J]. Lancet, 2003, 362(9399): 1883-7. DOI: 10.1016/S0140-6736(03)14957-4. |
| [20] | Sourial N, Wolfson C, Zhu B, et al. Correspondence analysis is a useful tool to uncover the relationships among categorical variables[J]. J Clin Epidemiol, 2010, 63(6): 638-46. DOI: 10.1016/j.jclinepi.2009.08.008. |
| [21] | 安胜利, 张海兰. 基于对应分析的分类变量一致性评价量化指标的构建[J]. 中国卫生统计, 2014, 31(5): 746-74. |
| [22] | 李娟生, 贠小燕, 秦林原, 等. 兰州市某农村地区高血压潜在风险人群分布特征对应分析[J]. 中国卫生统计, 2015, 32(6): 1007-8. |
| [23] | 刘莉, 平智广, 李琳琳, 等. 成人多代谢异常与家族史的多重对应分析[J]. 中华流行病学杂志, 2012, 33(3): 260-4. |
| [24] | Graf R. The diagnosis of congenital hip-joint dislocation by the ultrasonic combound treatment[J]. Arch Orthop Trauma Surg, 1980, 97(2): 117-33. DOI: 10.1007/BF00450934. |
| [25] | Hareendranathan AR, Zonoobi D, Mabee M, et al. Semiautomatic classification of acetabular shape from three-dimensional ultrasound for diagnosis of infant hip dysplasia using geometric features[J]. Int J Comput Assist Radiol Surg, 2017, 12(3): 439-47. DOI: 10.1007/s11548-016-1510-4. |
 2017, Vol. 37
2017, Vol. 37
