2. 南方医科大学第三附属医院病理科,广东 广州 510630
2. Department of Pathology, Third Affiliated Hospital of Southern Medical University, Guangzhou 510630, China
髓外造血(EMH)是一种代偿功能,当骨髓的造血功能遭到破坏或不能满足机体的需要时骨髓外造血组织可获得新的造血功能。常见的髓外造血组织有肝、脾、淋巴结等,少数情况下可在肾、肾上腺、乳腺、脊髓、胸膜、子宫内膜、颅内和胸腔[1]。纵隔是EMH少见部位,近年来,陆续有报道EMH可出现于前纵隔[2]和后纵隔[3]。发生于纵隔脊柱旁的EMH多呈瘤样增生,如果临床和影像学医师对其缺乏认识,绝大多数被误诊为发生在纵隔脊柱旁的神经源性肿瘤。
在2004年Yusef等[4]首次报道1例80岁男性,偶然发现后纵隔占位伴有镰刀形红细胞贫血,曾用细针穿刺细胞学成功诊断后纵隔髓外造血。本文报道1例后纵隔穿刺细胞学结合临床资料、组织病理学观察及其它检测,直接作出病理学诊断。第1例仅结合影像学作出诊断,本例经过后纵隔穿刺组织活检及免疫组化,骨髓活检及细胞涂片进一步证实髓外造血病理诊断,并进行了染色体分析及BCR/ABL融合基因检测排除了慢性粒细胞白血病。
1 资料和方法 1.1 临床资料患者男性,47岁,地中海贫血容貌,30年前曾行切脾治疗,发现后纵隔占位6年。患者因高处跌落,右侧肩关节及腕关节骨裂,当地医院检查,胸部CT检查示:后纵隔内多发软组织肿块影,考虑神经源性肿瘤可能性大。
入我院,生命体征正常。血常规示贫血:红细胞计数3.16 G/L,血红蛋白测定63 g/L,红细胞比积测定0.236 L/L,平均红细胞体积74.7 fL;血小板计数807 G/L;铁蛋白:2209.9 ng/mL。胸部CT检查胸椎双侧可见多发团状占位影,密度尚均匀边界尚清,呈丘状突入肺内。行后纵隔穿刺细胞学涂片及组织学病理活检,进行骨髓活检及细胞学涂片、染色体分析及FISH基因检测。
1.2 方法穿刺细胞涂片酒精固定后进行Papanicolaou染色;骨髓细胞涂片经Wright's stain,同时抽取骨髓细胞进行染色体分析和FISH基因检测BCR/ABL融合基因。
穿刺活检标本经中性缓冲甲醛液固定,石蜡包埋,4 μm厚切片,HE染色;免疫组化采用EnVision法。操作按Dako说明书进行。所用一抗上皮膜抗原、末端脱氧核苷酰酶酸转移酶、CD3、CD20、间变性淋巴瘤激酶、CD34、CD235a、髓过氧化物酶、CD61、Ki67、P53、细胞角蛋白、CD30、S-100、CD1a,均购自北京中杉金桥生物技术有限公司,采用高压进行抗原修复处理。
2 结果 2.1 后纵隔肿物细针穿刺细胞学细胞弥漫散在,混杂分布,细胞大小形态不一。大部分为红细胞,核居中位,圆而大,染色质丰富浓染,核仁不清,胞质宽,可见红细胞造血岛结构;粒系多为较幼稚造血前体细胞,细胞核圆或卵圆形,占据胞浆1/2以上,染色质细腻,核仁尚见,可见成熟杆状核细胞;少数成熟巨核细胞由于胞体大、核大,尤显突出(图 1)。
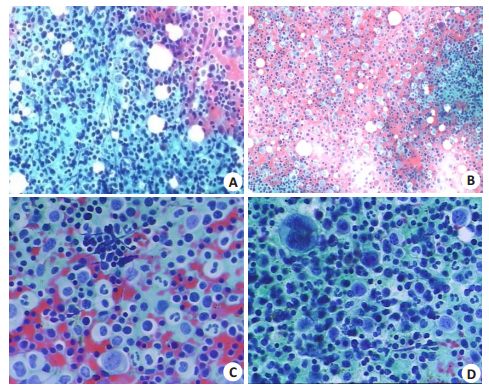
|
图 1 细针穿刺细胞学形态 Figure 1 Fine-needle aspiration cell morphology(Papanicolaou stain). A, B: The cell is diffuse and size isn't uniform, the part field is red because of dried fixation (Papanicolaou stain, original magnification: ×200); C: There is erythroid island, which cell is obvious halo nearby nucleus, and the immature precursor cell in granulocyte and a few of mature rod shape nucleus cell are observed (Papanicolaou stain, ×400); D: The obvious mature megakaryocyte is shown at left upside in the picture(Papanicolaou stain, ×400). |
病理诊断:(后纵隔肿物细针穿刺细胞学)符合髓外造血,细胞增生显著活跃。建议骨髓活检。
2.2 后纵隔穿刺活检组织学后纵隔肿物穿刺活检大体所见:灰褐色条索状组织3条,长约0.4~0.5 cm,直径约0.1 cm。光镜下组织学:形态似增生骨髓象,三系细胞均见,大小形态各异,主要以红系增生为主,细胞弥漫散在,见红细胞造血岛结构;粒系可见幼稚前体细胞;少数成熟巨核细胞明显(图 2)。
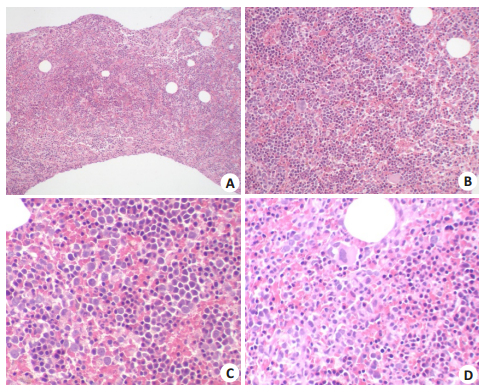
|
图 2 活检组织学形态 Figure 2 The biopsy tissuemorphology(HE stain). A, B: Alike proliferation bone marrow appearance, three kinds of cell are seen (A: HE, ×100, B: HE, ×200); C: There are erythroid island structure and immature precursor granulocyte(HE, ×400); D: The obvious mature megakaryocyte is seen at the middle of upside in the picture(HE, ×400). |
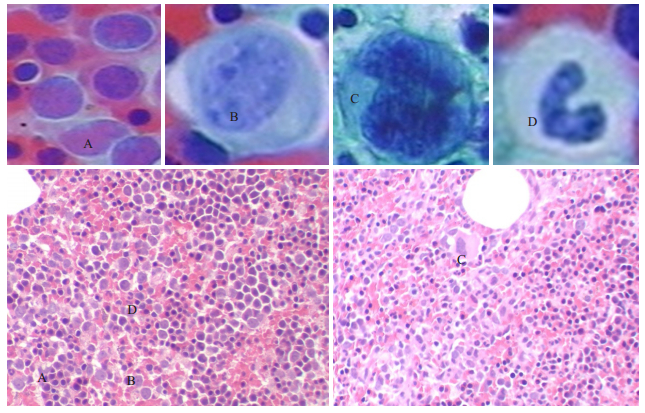
|
图 3 对比观察造血细胞形态 Figure 3 The contrast observation hematopoietic cell(from Fig. 1 and Fig. 2). A: The middle and late immature erythrocytes; B: The immature precursor cell; C: The megakaryocyte; D: The mature rode shape nucleus cell. |
红系细胞CD235a(胞膜+)、呈岛状弥漫分布,粒系细胞髓过氧化物酶(胞核+)、大部分细胞散在分布,巨核细胞CD61(+)、少数巨核细胞散在分布;Ki67(胞核+)、增殖指数约90%,P53(散在+);上皮膜抗原(+);末端脱氧核苷酰酶酸转移酶(个别+)、CD3(散在+)、CD20(散在+)、间变性淋巴瘤激酶(散在+);CD34(个别+);CK(-),CD30(-),S-100(-)、CD1a(-)(图 4)。
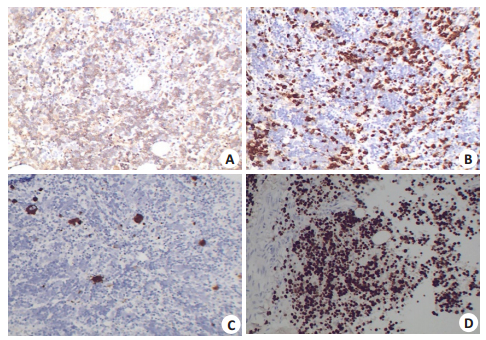
|
图 4 免疫组化结果 Figure 4 The immunohistochemistry results (EnVision method, ×200). A: CD235a (membrane positive); B: Myeloperoxidase (nucleus positive); C: CD61 (nucleus positive); D: Ki67 (nucleus positive). |
病理诊断:(后纵隔肿物活检组织)符合髓外造血,细胞增生显著活跃。建议骨髓活检。
2.5 骨髓活检大体:灰红灰褐色组织1条,长约0.6 cm,直径约0.3 cm,全取1盒。
光镜:骨髓组织造血容积约70%,三系细胞均可见;红系细胞增生显著活跃,红系造血岛密集、散在,主要以中晚幼红细胞;粒系细胞散在,以早、中幼粒细胞为主;巨核细胞2~5个/HPF,以成熟巨核为主(图 5)。
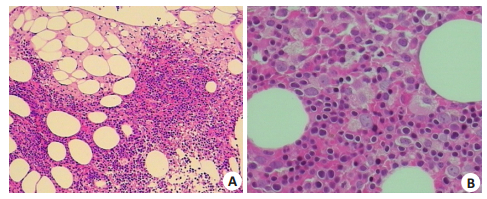
|
图 5 骨髓组织活检形态 Figure 5 The biopsy tissue morphology (HE stain). A: The haematogenesis volumn is about 70% in bone marrow tissue, three kinds of cell are all seen (HE, ×100); B: The kind of red cell is proliferative, the early and middle immature granulocytes are seen(HE, ×400). |
病理诊断:(骨髓穿刺活检组织)骨髓增生活跃,以红系为主,请结合临床。
2.6 骨髓涂片骨髓增生极度活跃,粒:红=0.11:1;红系占83.5%,以晚幼红为主;环片1周见到巨核细胞150个,以产板巨核为主,血小板成堆分布易见(图 6)。细胞外铁:+++,内铁:无法分型。
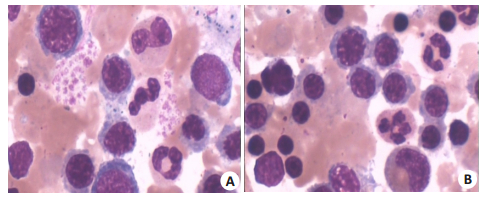
|
图 6 骨髓涂片显示增生性贫血改变 Figure 6 The bone barrow cell smear showed the proliferation hemophthisis change (Wright's stain, ×1000). A: The middle and late immature red cells are main, and the platelet is produced; B: The mature rode shape nucleus cell and immature granulocyte respectively are seen at right of middle and downside in the picture. |
骨髓提示:增生性贫血(请结合临床及溶血象考虑)。
2.7 染色体分析结构及数目均正常(图 7)。
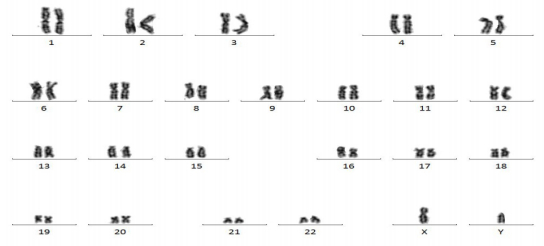
|
图 7 未见克隆性结构和数目异常 Figure 7 No clone structure and abnormal number. |
未见BCR/ABL融合基因信号(图 8)。
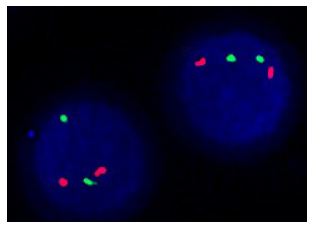
|
图 8 未见BCR/ABL融合基因信号 Figure 8 No BCR/ABL fusion gene signal. |
本例的穿刺细胞学特点造血细胞弥漫增生,粒细胞、红细胞、巨细胞三系均可见,以红系增生为主,红系造血细胞岛明显,散在的幼稚骨髓前体细胞及少数巨核细胞。组织形态学特点与穿刺细胞学特点一致,类似于骨髓增生象。本例细胞学病理改变典型,充分认识其形态特点,结合病史有贫血改变及后纵隔影像学显示多发软组织占位,边界清,不难作出诊断。本例尚属第2例运用细针穿刺细胞学诊断EMH,临床进行了染色体分析及BCR/ABL融合基因检测排除了慢性粒细胞白血病的可能;2004年Yusef等[4]报道首例后纵隔占位伴有镰刀形红细胞贫血髓外造血,细针穿刺细胞学表现为三系细胞均见,混杂造血前体细胞,并见少量镰刀形红细胞。由于细针穿刺细胞学损伤小,取材简单,提高对髓外造血的认识,在解剖条件允许穿刺情况下,可避免组织学活检带来的创伤,减轻病人痛苦。
发生在后纵隔脊柱旁的EMH尚属罕见,如果临床及影像学医师若对其病史没有充分的了解,极易误诊;而对于病理诊断医师来说,如果对其形态学没有充分的认识,尤其是冷冻切片,由于细胞成分复杂,且混杂有巨核细胞,易误诊为肿瘤性病变。
鉴别肿瘤为(1)神经鞘瘤:为后纵隔最常见的肿瘤,一般为单发,20~40岁多见,但无贫血病史及血液系统疾病的相关症状,病灶邻近骨质多有受压、吸收以及椎间孔增宽等改变;(2)霍奇金淋巴瘤:发病年龄高峰主要15~27岁和50岁前后,以前者多见,常有明显的临床症状,浅表淋巴结多肿大,镜下可见单核或双核R-S细胞,背景为较多成熟炎细胞,并可有纤维组织增生;而髓外造血是各阶段不同种类的造血细胞增生,虽可见巨核细胞,但无明显核仁,不同于R-S细胞;(3)胸腺瘤:表现为前纵隔肿块影,可无临床症状,部分伴有眼睑下垂等肌无力症状,细胞成分由不同比例的上皮细胞及淋巴细胞混合,无造血细胞岛;(4)恶性神经节细胞瘤:多见于儿童及少年,绝大多数 < 10岁,少见于成人。肿瘤一般有完整包膜,表面光滑。镜下见肿瘤由神经母细胞、不同分化的神经节细胞、增生的神经鞘细胞及神经胶质纤维组成,可有出血、坏死、炎症等继发性改变;(5)髓脂肪瘤:发生于肾上腺的髓外造血需与髓脂肪瘤鉴别,后者大体常有包膜,切面呈实性、质软、多彩,镜下原始造血前体细胞成分较少,成熟脂肪组织相对较多,为无功能性肿瘤,不伴有血液系统疾病;(6)畸胎瘤:位于前纵隔,接近心底部的心脏大血管前方,多为实质性,内含大小不同,数目不等的囊肿,囊壁常有钙化,内含表皮、真皮及皮脂腺等,囊内多为黄褐色液体,混有皮脂及胆固醇结节,并有毛发。此外,还应与胸膜外囊肿和椎旁脓肿相鉴别。
后纵隔EMH是由Guizetti于1912年的1次尸检中发现,Guizetti认为后纵隔脊柱旁骨膜下存在少量具有潜在造血功能的组织,在病理状态下可因造血功能的需要过度增生而表现为脊柱两侧的瘤样软组织肿块。至今,脊柱硬膜外髓外造血组织来源仍不甚清楚,发生部位上主要在靠近脊柱旁胸廓,其次是腰部[5]。脊柱旁EMH表现为假瘤,由于脊柱受压可出现各种神经症状,临床表现主要是背部疼痛,但80%病例临床上无症状,常是影像学偶然发现。国内外文献报道中,临床上EMH原发病主要见于β地中海贫血[6-7],本例病因亦是如此,其次是遗传性球形红细胞增多症[8-9],慢性骨髓纤维化[10]及溶血性贫血[11]等疾病。
近年来,在影像学上已逐步对后纵隔EMH认识,结合病史,在CT及MRI上可做出影像学诊断。后纵隔EMH的影像表现有一定的特征[12-14]表现为脊柱旁和(或)胸壁向肺野突出的类圆形阴影。CT平扫病变呈边缘光滑、均匀的软组织密度影;髓外造血组织瘤样增生T2WI低信号,病灶周围有脂肪组织包绕具有特征性。EMH为良性增生性病变,对邻近组织主要表现为推压等占位效应,不会出现浸润性侵犯,影像学上病灶邻近椎骨或肋骨无骨质吸收或破坏改变。本例患者胸部CT表现为双侧近脊柱旁胸膜下双侧可见多发团状占位影,密度尚均匀边界尚清,呈丘状突入肺内。如果临床经验不足,后纵隔占位影像学常考虑神经源性肿瘤。
EMH是一种良性病变,目前针对纵隔髓外造血无特殊治疗,主要针对原发病处理,如地中海贫血,遗传性球形红细胞增多症等,但如果出现相关由瘤样增生所致的并发症,则需要根据情况进行相应治疗,如引起的神经、脊髓压迫症状[3, 15]或出现自发性出血致呼吸困难[16],则建议立即进行手术治疗。因此当临床中遇到发生在后纵隔脊柱旁的占位性病变同时患有贫血性疾病的患者,结合影像学特征,应考虑EMH的可能性,充分认识细胞学形态特点,用细针穿刺细胞病理学可作出正确诊断,从而可避免不必要的手术活检处理。
| [1] | Moran CA, Suster S, Fishback N, et al. Extramedullary hematopoiesis presenting as posterior mediastinal mass: a study of four cases[J]. Mod Pathol, 1995, 8(3): 249-51. |
| [2] | Santini M, Fiorelli A, Vicidomini G, et al. Intrathoracic extramedullary haematopoiesis manifested as a neoplastic lesion within anterior mediastinum[J]. Ann Thorac Surg, 2009, 88(6): 2001-4. DOI: 10.1016/j.athoracsur.2009.05.042. |
| [3] | Yeom SY, Lim JH, Han KN, et al. Extramedullary hematopoiesis at the posterior mediastinum in patient with hereditary spherocytosis: a case report[J]. Korean J Thorac Cardiovasc Surg, 2013, 46(2): 156-8. DOI: 10.5090/kjtcs.2013.46.2.156. |
| [4] | Al-Marzooq YM, Al-Bahrani AT, Chopra R, et al. Fine-needle aspiration biopsy diagnosis of intrathoracic extramedullary hematopoiesis presenting as a posterior mediastinal tumor in a patient with sickle-cell disease: Case report[J]. Diagn Cytopathol, 2004, 30(2): 119-21. DOI: 10.1002/(ISSN)1097-0339. |
| [5] | Haidar R, Mhaidli H, Taher AT. Paraspinal extramedullary hematopoiesis in patients with thalassemia intermedia[J]. Eur Spine J, 2010, 19(6): 871-8. DOI: 10.1007/s00586-010-1357-2. |
| [6] | 张田荪, 蒋山珊, 钟文新, 等. 后纵隔髓外造血组织瘤样增生的MRI诊断[J]. 临床罕少疾病杂志, 2008, 15(4): 19-22. |
| [7] | Zhang HZ, Li Y, Liu X, et al. Extramedullary hematopoiesis: A report of two cases[J]. Exp Ther Med, 2016, 12(6): 3859-62. |
| [8] | Mistry H, Ranaweera N, Laws DE. Intrathoracic extramedullary haemopoiesis in a patient with hereditary spherocytosis[J]. Thorax, 2015, 70(9): 913-4. DOI: 10.1136/thoraxjnl-2015-206854. |
| [9] | 赵廷宽, 张利铭, 杨勇, 等. 髓外造血组织瘤样增生2例报道[J]. 诊断病理学杂志, 2016, 23(3): 222-4. |
| [10] | 管涛. 纵隔髓外造血组织瘤样增生1例报道及文献复习[J]. 青海医学院学报, 2006, 27(3): 226. |
| [11] | 魏建国, 孙爱静, 陶健, 等. 溶血性贫血合并纵隔髓外造血组织瘤样增生1例[J]. 临床与实验病理学杂志, 2014, 30(3): 350-1. |
| [12] | Tsitouridis J, Stamos S, Hassapopoulou E, et al. Extramedullary paraspinal hematopoiesis in thalassemia: CT and MRI evaluation[J]. Eur J Radiol, 1999, 30(1): 33-8. DOI: 10.1016/S0720-048X(98)00101-6. |
| [13] | 区俊兴, 张得旺, 沈君, 等. 地中海贫血髓外造血的影像特征(附10例分析)[J]. 现代诊断与治疗, 2016, 27(15): 2908-10. |
| [14] | 范连平. 胸内髓外造血的CT诊断[J]. 实用医学影像杂志, 2017, 18(1): 66-8. |
| [15] | Chiam QL, Lau KK. Extramedullary haematopoiesis in thalassaemia major causing spinal cord compression[J]. Australas Radiol, 2007, 51(2): 168-71. DOI: 10.1111/ara.2007.51.issue-2. |
| [16] | Chu KA, Hsu CW, Lin MH, et al. Recurrent spontaneous massive hemothorax from intrathoracic extramedullary hematopoiesis resulting in respiratory failure[J]. J Formos Med Assoc, 2015, 114(3): 282-4. DOI: 10.1016/j.jfma.2012.02.006. |
 2017, Vol. 37
2017, Vol. 37

