良性前列腺增生(BPH)是临床上较常见的泌尿外科疾病,可引起尿频、夜尿增多、排尿困难等症状,还可导致泌尿系感染、血尿、膀胱结石、肾功能损害等[1]。随着我国社会人口老龄化的来临,以及近年来生活方式的改变,前列腺增生症已成为我国老年男性的常见病和多发病,其发病率随年龄递增且呈增高趋势,需要进行外科治疗的前列腺增生症患者越来越多。与传统经尿道前列腺电切术(TURP)相比,经尿道双极等离子体前列腺解剖性剜除术(TUPKAEP)具有开放手术的彻底性、不复发的效果,且创伤小、恢复快,围手术期并发症明显减少[2]。1998年Fraundorfer等[3]首先报道在钬激光前列腺剜除术中使用组织粉碎器,使处理剜除剥离的腺瘤的速度和安全性明显提升。但目前未见组织粉碎器使用于TUPKAEP中的报道,我院首次在TUPKAEP中配合刨削器的使用,本研究旨在探讨刨削器在TUPKAEP中处理剜除剥离的腺瘤的安全性和可行性。
1 资料和方法 1.1 临床资料我院2015年1月~2015年7月收治的前列腺增生症患者47例,既往均有排尿困难且进行性加重、膀胱残余尿量增多,伴尿频、尿急、尿不尽及夜尿增多等症状,具有明显手术指征。47例患者随机分为两组,刨削器组29例,电切袢组18例。患者年龄刨削器组为68.41±7.83岁,电切袢组为70.78±7.13岁;最大尿流率Qmax刨削器组为8.81±6.44 mL/s,电切袢组为9.61±7.24 mL/s;膀胱残余尿量未统计;两组术前PSA均小于4.00 ng/mL。术前各项相关检验检查未提示明显手术禁忌症,均择期行经尿道双极等离子体前列腺解剖性剜除术。
1.2 治疗方法 1.2.1 刨削器主要由系统控制器、剜除刨削器、负压吸引及收集组件组成(图 1)。系统控制器包括控制器、控制器旁置夹管器、脚踏开关组件,脚踏开关组件包括脚踏开关和吸引+剜除刨削脚踏开关。剜除刨削器包括手机控制组件,剜除刨削刀具组件。手机控制组件包括手机控制器,刀具卡锁组件。手机控制器包括电机腔,以及电机腔上方的设有开关阀的负压吸引通道。手机控制器通过刀具卡锁组件与剜除刨削刀具组件连接并固定,并与控制器连接,通过脚踏开关组件控制。剜除刨削刀具组件包括刀具保护鞘管,剜除刨削刀。所述的刀具保护鞘管末端侧壁有1个或多个斜切面开口,近端设有固定底座。所述的剜除刨削刀末端侧壁有1个或多个开口,所述的末端侧壁开口以下为管状,管腔中置负压吸引通道,所述的开口边缘为单排或多排刨削齿,近端设有对接底座。负压吸引及收集组件包括吸引管,内置组织收集网篮的收集瓶,吸引管和内置于控制器的负压泵。

|
图 1 刨削器 Figure 1 Morcellator. |
刨削器术中操作过程:由内窥镜清晰的手术视野,经人体自然通道,并保证足量的灌注液,将剜除刨削刀具组件开口朝下,靠近已剜除的目标组织,启动脚踏开关组件的吸引脚踏开关,利用负压泵产生吸力,并将目标组织吸至开口处,确认无误后,启动吸引+剜除刨削脚踏开关,直流无刷电机工作,带动剜除刨削刀单向或往复转动,开口边缘的单排或多排刨削齿高效切除目标组织。切除的目标组织同步经由剜除刨削刀的中置负压吸引通道、手机控制器的负压吸引通道、负压及收集组件,吸至内置组织收集网篮的收集瓶,组织剜除刨削手术结束。
1.2.2 手术步骤及技巧 1.2.2.1 使用设备刨削器、等离子电气化仪(珠海司迈)、双极等离子电切袢、电视监视系统、光源、灌洗设备(Ellic冲洗器)等。
1.2.2.2 术者刘春晓教授,精通前列腺增生的多种术式,本组研究所有手术由刘春晓教授一人完成。
1.2.2.3 麻醉方式硬腰联合麻醉。
1.2.2.4 手术过程刨削器组:患者取超截石位,臀部超过床沿,直视下插入电切镜,观察尿道与前列腺中叶和两侧叶的增生情况,前列腺与膀胱颈及双侧输尿管口关系。找到精阜的位置,以精阜为标志,于6点处以点切方式切开精阜近端尿道粘膜及侧叶远端近精阜处粘膜,借助内鞘尖端和(或)电切袢以逆推方式找到增生腺体与外科包膜间隙,用镜鞘尖端将腺体组织沿外科包膜向膀胱颈方向逆推钝性剥离,外科包膜剥离面可见裸露的供应腺体的血管,用电切袢电凝血管断面,点切纤维粘连带。先自5、7点处从膀胱颈口近侧向精阜处切开两道“沟”,可切断自两侧叶供应中叶的血管及作为逆行剜除剥离中叶的标记;沿外科包膜面向膀胱颈逆行剥离中叶至从5、7点处穿入膀胱,保留膀胱颈。中叶剜除剥离后,自精阜平面将左侧叶自外科包膜面向12点处逆时针循序剥离,注意保留12点尿道粘膜瓣,直到膀胱颈,勿损伤尿道外括约肌;以同样的方法处理右侧叶,两侧叶会师于12点颈口近侧,使增生腺体360°自外科包膜解剖性剥离。切断所有腺瘤和外科包膜的连接,使腺瘤完全剥离,推入膀胱腔内。沿外科包膜面仔细止血。保持膀胱充盈,使用刨削器于膀胱腔内粉碎腺瘤并利用其负压吸引作用吸出肉末状组织(图 2)。

|
图 2 刨削器粉碎吸出的组织碎块 Figure 2 Adenoma removed by morcellator. |
电切袢组:前列腺的剜除剥离同粉碎器组,但剜除后不切断剜除腺体与外科包膜在5、7点处的连接,形成一个仅由膀胱颈部少量腺体与膀胱颈部相连的腺体,血供大部分已经切断,周围标志物清晰,此时借助双极电切袢按序将已剥离的腺体快速、由浅入深的切碎,然后借助Ellic冲洗器冲出组织碎块。该过程也称为“收获性切割”[4]。
两组取出腺瘤组织后均再次仔细止血至视野清楚后退镜,均取剜除组织标本送病理检查。术中严密监测生命体征,术后留置F22三腔尿管接持续膀胱冲洗,常规抗炎对症支持治疗。
1.3 统计学方法采用SPSS 19.0统计软件处理数据。数据以均数±标准差表示,实验组与对照组比较采用t检验,P < 0.05为差异有统计学意义。
2 结果47例手术均一次成功,术中出血少,未输血,术后安全返回病房。对比术中处理剜除剥离的腺瘤的时间和速度,刨削器组的速度为2.24±1.09 min和18.43±6.01 g/min,电切袢组的速度为17.19±11.74 min和1.91±0.65 g/min,两组间有明显差别。总手术时间刨削器组和电切袢组分别是28.13±14.71 min和43.22±25.39 min,两组间有差别。刨削器组和电切袢组的术后膀胱持续冲洗时间、术后留置尿管时间、术后住院天数分别是18.30±4.56 h、19.28±8.06 h、2.28±1.29、2.59±1.21、4.39±1.41、4.67±1.37 d,两组间无明显差别。患者手术统计资料见表 1。
| 表 1 两组患者统计资料情况 Table 1 Comparison of the data between the 2 groups (Mean±SD) |
BPH是老年男性常见病、多发病,随着微创技术和设备的发展、普及,腔内手术基本取代了开放手术,TURP被公认为前列腺增生症手术治疗的金标准[5-6]。但TURP有很多并发症,包括经尿道前列腺电切综合征、手术出血较多、前列腺包膜穿孔,尿失禁、闭孔神经反射、膀胱痉挛、热灼伤、尿道狭窄综合征等,也有报道性功能障碍、膀胱穿孔[7-8]。近年来随着经尿道前列腺解剖性剜除术(TUAEP)在临床上推广应用,避免了TURP的许多并发症,安全性更高,同时手术时间也明显缩短[2]。在TUAEP术中使用双极等离子体手术安全性可进一步提高。双极等离子体采用双极回路的动态等离子体切割机制,止血效果更好,低温操作,电极表面温度40~70℃,极有限的热穿透,对周围组织的损失更小,减少了尿路膀胱刺激征,不损伤勃起神经,对前列腺包膜有一定的保护作用,减少了包膜穿孔机会[9-10]。
1993年Steiner等[11]首先报道在中粉碎器的临床应用。1998年Fraundorfer等[3]首先报道在钬激光前列腺剜除术中使用组织粉碎器。现有技术中,对于借助内窥镜清晰的手术视野,经人体自然通道,并保证足量灌注液的前提下的组织切除或剜除手术方式较多,配套的手术器械也较多,但目标组织切除或剜除后取出的方式或扩大手术切口以利于目标组织的取出,或切成细小的组织利用吸引装置吸出。这两种传统的手术方式或对患者的手术创伤增大,或手术时间较长从而手术风险也相应增加。目前组织粉碎器的主要有科医人公司VersaCut组织粉碎器和刨削器,科医人粉碎器的刀口无锯齿,刨削器刀口有锯齿(图 3),根据术者经验,刨削器的效率更高,使用更方便。
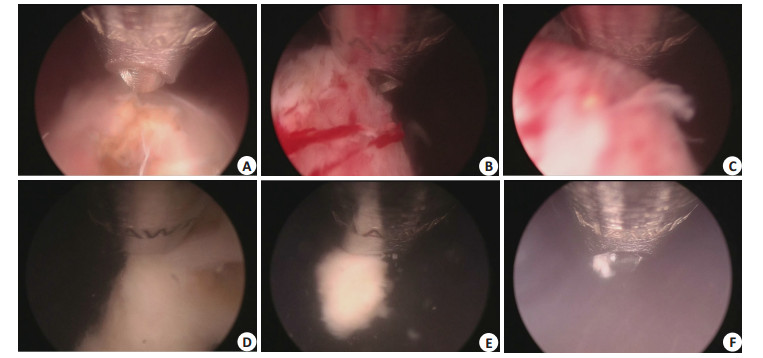
|
图 3 刨削器组织粉碎过程中内镜下情况 Figure 3 Adenoma minced by morcellator under endoscope. A: The mincing side of morcellator is up side down to locate the adenoma; B: Adenoma sucked and lifted by morcellator; C, D: Adenoma minced by morcellator; E: Finishing mincing adenoma; F: Adenoma minced and removed completely. |
在TUPKAEP中处理剜除剥离的腺瘤,传统方法是增生的腺瘤剜除剥离后,腺瘤在5、7点处与外科包膜仍有连接,于前列腺外科包膜中使用双极电切袢进行收获性切割,损伤外科包膜的可能性大,甚至在收获性切割过程中会导致外科包膜穿孔。而使用刨削器粉碎腺瘤,剜除剥离的腺瘤已被全部逆行推入膀胱腔内,在膀胱腔内使用刨削器吸住、粉碎、负压吸出组织。刨削器的刀口在刀头的侧面,大大减小了损伤膀胱内壁、膀胱颈及前列腺外科包膜的可能性,明显减少了膀胱穿孔、前列腺包膜穿孔等并发症,提高了处理腺瘤的安全性。另术中使用双极电切袢切割剜除剥离的腺瘤的手术技术难度明显高于刨削器粉碎吸出组织,术者需熟练掌握切割手法,控制好电切袢切割的部位,避免损伤前列腺包膜等周围组织,同时要保证切割的速度,避免手术时间过长,增加手术、麻醉的风险。刨削器则操作相对简单,术者可短时间内掌握使用的技巧和术中的注意事项。
术前按照B超测量结果计算出的整个前列腺腺体质量与术后腺瘤标本重量的差异体现的是增生腺体和整个前列腺腺体质量的差异,根据刨削器组的数据显示增生腺体占据整个前列腺重量的比值为68.7%。术后两组标本重量相差较大的原因是刨削器组是机械性物理粉碎、组织损耗少,而电切袢组使用双极收获性切割,组织气化,重量损失更多,损失量约25%。所以双极电切袢收获性切割切碎冲出腺瘤的速度应略大于1.91±0.65 g/min,但其速度仍远小于刨削器粉碎吸出腺瘤的速度18.43±6.01 g/min。TUPKAEP中使用刨削器处理剜除的腺瘤可在2.24±1.09 min内完成,若腺瘤被推入膀胱前先将大块组织分割成连接的小块,可进一步缩短组织粉碎吸出的时间。本组TUPKAEP术中刨削器效率为18.43±6.01 g/min,总的手术时间为28.13±14.71 min,而Hurle等[12]报道钬激光前列腺剜除术术前前列腺体积为53±39 mL,术中组织粉碎器(VersaCut)效率为1.9±1.6 g/min,总的手术时间为87±44 min。相比之下,本组刨削器组手术时间明显缩短,这可能与使用的组织粉碎器效率不同有关,本组粉碎速度明显占优。本研究中刨削器组、电切袢组的手术总时长分别是28.13±14.71 min和43.22±25.39 min,因此在TUPKAEP术中使用刨削器能大大缩短手术时间,从而减少因手术时间过长引起的手术并发症。不仅如此,使用电切袢切碎组织过程中术者的非主利手持镜为保持视野稳定需长时间保持同一体位,颈肩背部极易疲劳,使用粉碎器后可极大改善。
然而组织粉碎器也存在不足之处,Rodolfo Hurle教授在前列腺钬激光剜除术中使用组织粉碎器(VersaCut)时发生的并发症:膀胱粘膜损伤(8.3%)、膀胱穿孔(0.6%)、前列腺外科包膜穿孔(0.6%)[12]。Rodolfo Hurle教授建议为减少组织粉碎器造成的并发症,应在充分止血、保持视野清晰和膀胱充盈的状态下进行组织粉碎。由于组织粉碎和吸出是同时进行的,膀胱内的液体易被吸空,此时膀胱粘膜和膀胱壁易被吸入粉碎器刀口,造成膀胱壁损伤,因此整个过程需要膀胱持续冲洗,但若压力过高,会导致大量冲洗液被吸收,血容量迅速上升,增加手术风险,若冲洗压力过低,则很难保证手术视野清晰。本组中未见膀胱壁损伤的发生,关于刨削器的使用笔者经验和建议:(1)在组织粉碎前要仔细检查前列腺窝并仔细彻底止血,重点在膀胱颈和前列腺尖,要在低压灌注时视野仍能保持清晰;(2)保持膀胱充盈,必要时使用4袋3 L盐水同时灌注增加灌洗流量;(3)倒转粉碎器刀头,沿膀胱壁寻找并将腺瘤吸住,然后将刀头移动至膀胱腔中央,使刀头远离膀胱壁,再继续粉碎操作(图 3);(4)使用专用配套的组织粉碎吸引管,避免负压使吸引管变扁,不能吸出组织;(5)如视野不清,立即放松脚踏,停止粉碎操作,必要时再次检查进行创面止血后再继续操作;(6)注意吸引管道中出水量和组织吸出的速度,如出水量速度很快,说明组织粉碎效率差,需要调慢粉碎速度或更换刀头;(7)粉碎完成后再彻底检查一遍膀胱腔和前列腺窝,确保无膀胱、前列腺窝的损伤及腺体残留。另外在操作过程中要正确辨认膀胱粘膜和前列腺腺瘤组织,若吸住膀胱粘膜,则刀头不易移动,若吸住腺瘤组织,刀头可移动,操作者手感轻快,且组织表面有不规则的白色棉絮状改变,血管少。发现膀胱粘膜吸入后,立刻停止脚踏,关闭负压开关即可。刨削器的并发症虽然存在,但合理、规范的使用刨削器,并发症是可以预防的。
本报告为随机对照实验研究,实验组与对照组不是1:1配比,且病例较少,但仍得出刨削器与电切袢处理剜除剥离的腺瘤的时间和速度有明显差异,当然还有待于更大样本量、多中心随机对照研究来验证。
综上,刨削器在经尿道双极等离子体前列腺解剖性剜除术中使用是安全、可行的,能加快手术速度,提高工作效率,减少术者疲劳程度。刨削器在经尿道前列腺解剖性剜除术中具有广阔的临床应用前景,值得推广。
| [1] |
那彦群, 叶章群, 孙颖浩, 等.
中国泌尿外科疾病诊断治疗指南[M]. 北京: 人民卫生出版社, 2013 : 9 -34.
( 0) 0)
|
| [2] |
刘春晓, 徐啊白, 邹勇. 经尿道前列腺解剖性剜除术(附光盘)[J].
现代泌尿外科杂志,2014, 19 (8) : 495-8.
( 0) 0)
|
| [3] |
Fraundorfer MR, Gilling PJ. Holmium:YAG laser enucleation of the prostate combined with mechanical morcellation: preliminary results[J].
Eur Urol,1998, 33 (1) : 69-72.
DOI: 10.1159/000019535. ( 0) 0)
|
| [4] |
郑少波, 刘春晓, 徐亚文, 等. 腔内剜除法在经尿道前列腺汽化电切术中的应用[J].
中华泌尿外科杂志,2005, 26 (8) : 558-61.
( 0) 0)
|
| [5] |
Uchida T, Ohori M, Soh S, et al. Factors influencing morbidity in patients undergoing transurethral resection of the prostate[J].
Urology,1999, 53 (1) : 98-105.
DOI: 10.1016/S0090-4295(98)00524-X. ( 0) 0)
|
| [6] |
AUA guideline on management of benign prostatic hyperplasia (2003). Chapter 1: Diagnosis and treatment recommendations[J].
J Urol,2003, 170 (2 Pt 1) : 530-47.
( 0) 0)
|
| [7] |
Mamoulakis C, Ubbink D T, de la Rosette J J. Bipolar versus monopolar transurethral resection of the prostate: a systematic review and meta-analysis of randomized controlled trials[J].
Eur Urol,2009, 56 (5) : 798-809.
DOI: 10.1016/j.eururo.2009.06.037. ( 0) 0)
|
| [8] |
Zwergel U, Wullich B, Lindenmeir U, et al. Long-term results following transurethral resection of the prostate[J].
Eur Urol,1998, 33 (5) : 476-80.
DOI: 10.1159/000019638. ( 0) 0)
|
| [9] |
李才, 乔建国, 尉庚昌, 等. 经尿道电切、汽化电切及双极等离子电切治疗BPH的比较[J].
临床泌尿外科杂志,2008, 23 (10) : 789-91.
( 0) 0)
|
| [10] |
Ramirez MA, Ramirez ZA, Ramirez ZM. Transurethral enucleation prostate with plasmakinetic energy. A new technique of enucleation[J].
Arch Esp Urol,2013, 66 (2) : 195-200.
( 0) 0)
|
| [11] |
Steiner RA, Wight E, Tadir Y, et al. Electrical cutting device for laparoscopic removal of tissue from the abdominal cavity[J].
Obstet Gynecol,1993, 81 (3) : 471-4.
( 0) 0)
|
| [12] |
Hurle R, Vavassori I, Piccinelli A, et al. Holmium laser enucleation of the prostate combined with mechanical morcellation in 155 patients with benign prostatic hyperplasia[J].
Urology,2002, 60 (3) : 449-53.
DOI: 10.1016/S0090-4295(02)01812-5. ( 0) 0)
|
 2016, Vol. 36
2016, Vol. 36
